Isoimunização dos glóbulos vermelhos descreve a produção de anticorpos em resposta a um isoantigénio presente num eritrócito.
A isoimunização materna ocorre quando o sistema imunitário da mãe é sensibilizado para os antigénios da eritrócitos fetais, resultando na produção de anticorpos IgG.
Em gravidezes subsequentes, estes anticorpos podem atravessar a placenta e atacar os glóbulos vermelhos do feto - levando a hemólise e anemia (conhecida como doença hemolítica do recém-nascido).
Neste artigo, vamos analisar a fisiopatologia da isoimunização dos glóbulos vermelhos, a forma de a detetar e de a prevenir durante a gravidez.
Fisiopatologia
Na isoimunização dos glóbulos vermelhos, anticorpos maternos são formados em resposta aos antigénios de superfície dos eritrócitos fetais. Ocorre quando as células fetais entram na circulação materna através de um 'evento de sensibilização' - como uma hemorragia anteparto ou um traumatismo abdominal. Também pode ocorrer durante o parto.
Raramente se registam problemas durante a exposição primária. No entanto, em gravidezes subsequentes, os anticorpos maternos podem atravessar a placenta e atacar os glóbulos vermelhos do feto (se tiverem o mesmo antigénio de superfície). Isto leva à hemólise e à consequente anemia fetal.
Existem mais de 50 antigénios de superfície diferentes capazes de induzir a isoimunização materna. O conjunto mais comum é o Rgrupo sanguíneo hesus D - para os quais os indivíduos são positivos (RhD+) ou negativos (RhD-).
A isoimunização do Rhesus D só é possível em mulheres RhD- e ocorre quando estas entram em contacto com o sangue de um feto RhD+:
- Uma mulher é RhD- e o seu parceiro é RhD+. Ela fica grávida de um feto que também é RhD+. Durante o parto, a mulher entra em contacto com o sangue do feto (RhD+) e são produzidos anticorpos (conhecidos como anticorpos anti-D).
- Mais tarde, fica grávida de um segundo filho que também é RhD+.
- Os anticorpos anti-D da mulher atravessam a placenta durante a gravidez e entram na circulação fetal, que contém sangue RhD+. Ligam-se aos antigénios RhD do feto nas membranas de superfície dos eritrócitos.
- Isso faz com que o sistema imunológico do feto ataque e destrua suas próprias hemácias, levando à anemia fetal. Esta situação é denominada doença hemolítica do recém-nascido (HDN).
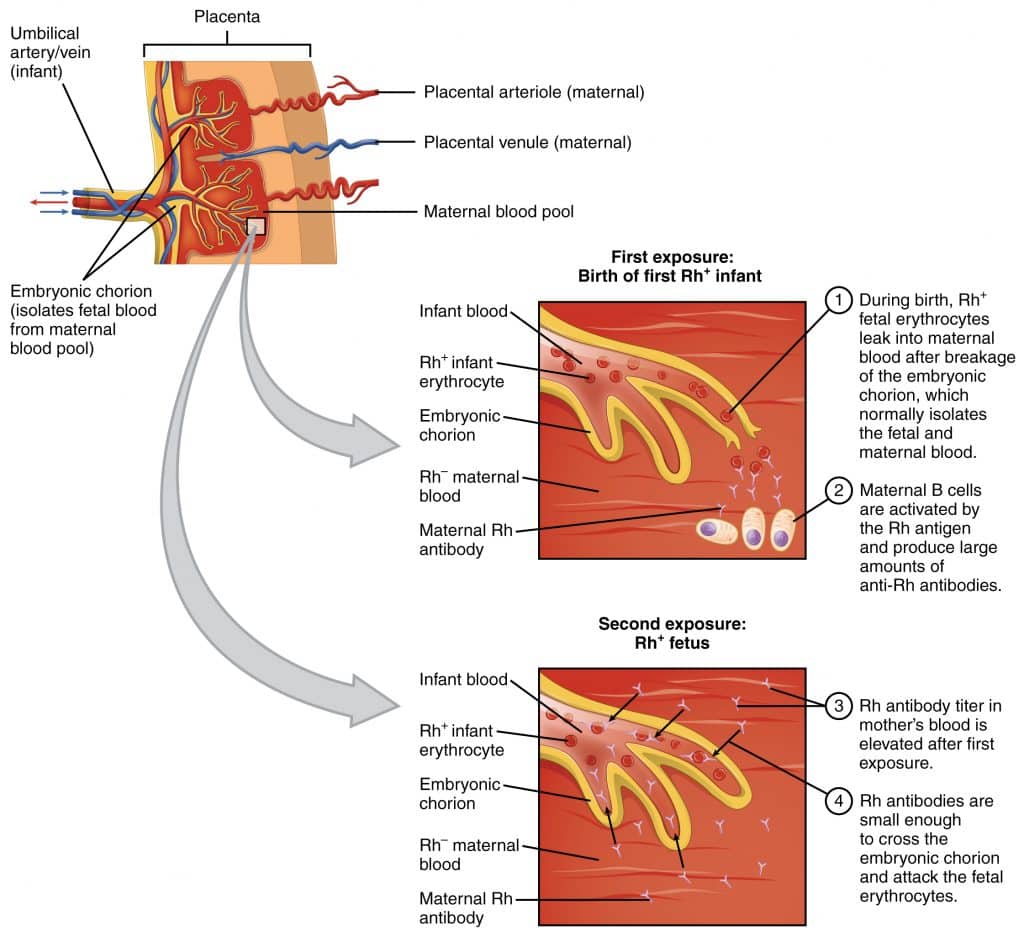
Fig 1 - Isoimunização materna numa mulher RhD-, exposta a sangue fetal RhD+.
Imunoglobulina anti-D
Se ocorrer um evento de sensibilização, a isoimunização materna pode ser evitada através da administração de Imunoglobulina anti-D. Liga-se a quaisquer células RhD+ na circulação materna e não estimula qualquer resposta imunitária.
Nota: A imunoglobulina anti-D nunca é necessária em mulheres RhD+, uma vez que estas não podem gerar anticorpos anti-D.
Indicações de utilização
Em mulheres Rhesus D negativo, a administração de imunoglobulina anti-D deve ser considerada após qualquer evento de sensibilização:
- Testes obstétricos invasivos (por exemplo, amniocentese ou amostra de vilosidades coriónicas)
- Hemorragia anteparto (HAP)
- Gravidez ectópica
- Versão cefálica externa
- Queda ou traumatismo abdominal
- Morte intra-uterina
- Aborto espontâneo
- Interrupção da gravidez
- Parto (normal, instrumental ou cesariana)
Investigações e gestão
No Reino Unido, os eventos de sensibilização em mulheres RhD- são geridos de acordo com a sua gestação (ver Quadro 1).
Existem duas análises sanguíneas principais que devem ser consideradas após um evento de sensibilização:
- Rastreio do grupo sanguíneo e de anticorpos maternos - determina os grupos sanguíneos ABO e RhD e detecta anticorpos dirigidos contra antigénios de superfície das hemácias (exceto A e B).
- Teste de hemorragia feto-materna (FMH) - também conhecido como teste de Kleihauer, avalia a quantidade de sangue fetal que entrou na circulação materna. Se tiver ocorrido um evento de sensibilização após as 20 semanas de gestação, este teste é utilizado para determinar a quantidade de imunoglobulina anti-D que deve ser administrada.
Após o parto, deve ser verificado o estado Rhesus do bebé. Se o bebé for RhD+ (e a mãe for RhD-), deve ser realizado um teste de FMH e devem ser administradas pelo menos 500 UI de imunoglobulina anti-D. A dose pode ser aumentada dependendo do tamanho do FMH. A dose pode ser aumentada consoante o tamanho do FMH.
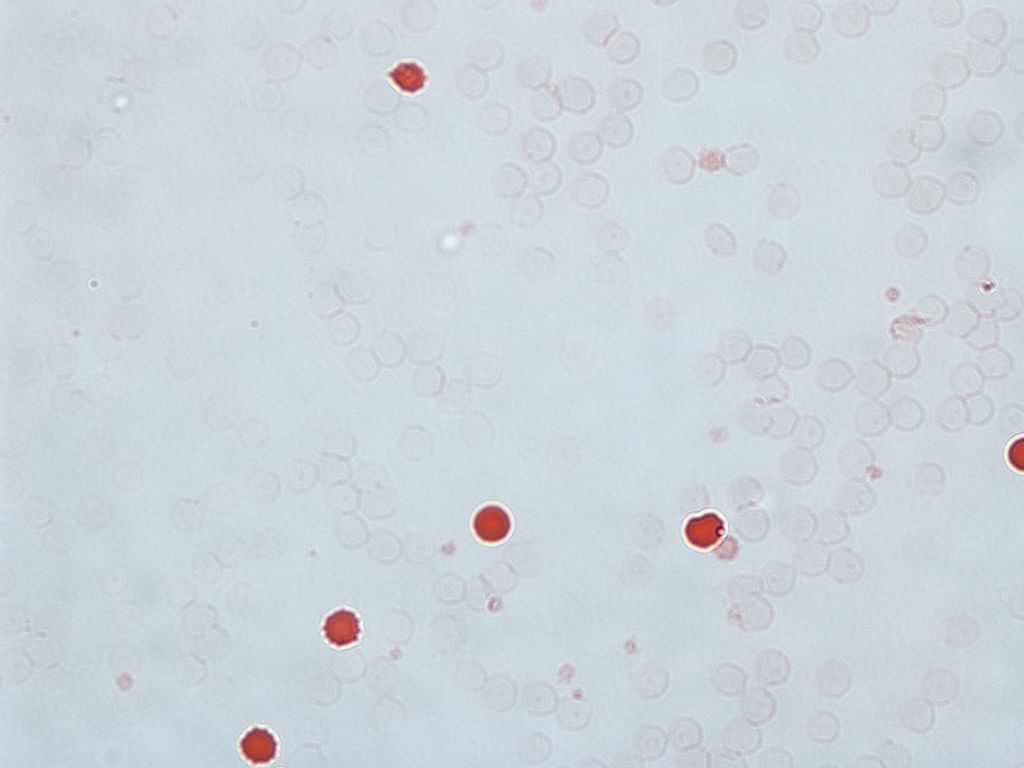
Fig 2 - O teste de Kleihauer. As hemácias fetais são visíveis a vermelho, enquanto as células adultas são vistas como "fantasmas"
| Quadro 1 - Gestão de eventos de sensibilização | |
| Menos de 12 semanas de gestação | Indicações: Gravidez ectópica, gravidez molar, interrupção da gravidez ou hemorragia uterina intensa
Investigações: Teste de grupo sanguíneo e anticorpos maternos (para confirmar RhD- e que não existem anticorpos anti-D já formados). Dose250 UI de anti-D, nas 72 horas seguintes ao evento. |
| 12-20 semanas de gestação | Indicações: Todos os potenciais eventos de sensibilização
Investigações: Teste de grupo sanguíneo e anticorpos maternos (para confirmar RhD- e que não existem anticorpos anti-D já formados). Dose250 UI de anti-D, nas 72 horas seguintes ao evento. |
| Mais de 20 semanas de gestação | Indicações: Todos os potenciais eventos de sensibilização
Investigações: Teste do grupo sanguíneo e de anticorpos maternos (para confirmar RhD- e que não há anticorpos anti-D já formados). Teste de hemorragia feto-materna. Dose: 500 UI nas 72 horas seguintes ao evento (a dose pode ser aumentada em função da dimensão da FMH). |
Rastreio e profilaxia da isoimunização dos glóbulos vermelhos
No Reino Unido, todas as mulheres grávidas têm um grupo sanguíneo materno (tipagem ABO e RhD), e um rastreio de anticorpos efectuado na consulta de reserva (8-12 semanas de gestação). Este teste é repetido às 28 semanas.
Deve ser oferecida profilaxia anti-D de rotina (500 UI) às 28 e 34 semanas de gestação a todas as mulheres com RhD-. Alguns centros administram uma dose única (maior) às 34 semanas.
