Placenta praevia A placenta está total ou parcialmente ligada ao segmento uterino inferior. É uma causa importante de hemorragia anteparto - hemorragia vaginal desde a 24ª semana de gestação até ao parto.
Neste artigo, vamos analisar a fisiopatologia, as caraterísticas clínicas e o tratamento de placenta prévia.
Fisiopatologia
Placenta praevia é quando a placenta está total ou parcialmente ligada ao segmento uterino inferior. Existem dois tipos principais:
- Placenta prévia menor - A placenta é baixa mas não cobre o orifício cervical interno.
- Placenta prévia major - A placenta encontra-se sobre o orifício cervical interno.
Uma placenta baixa é mais suscetível de hemorragiaO sangramento pode ser espontâneo ou provocado por um traumatismo ligeiro (por exemplo, exame vaginal). A hemorragia pode ser espontânea ou provocada por um traumatismo ligeiro (por exemplo, exame vaginal). Para além disso, a placenta pode ser danificada à medida que a parte apresentável do feto se desloca para o segmento uterino inferior na preparação para o parto.
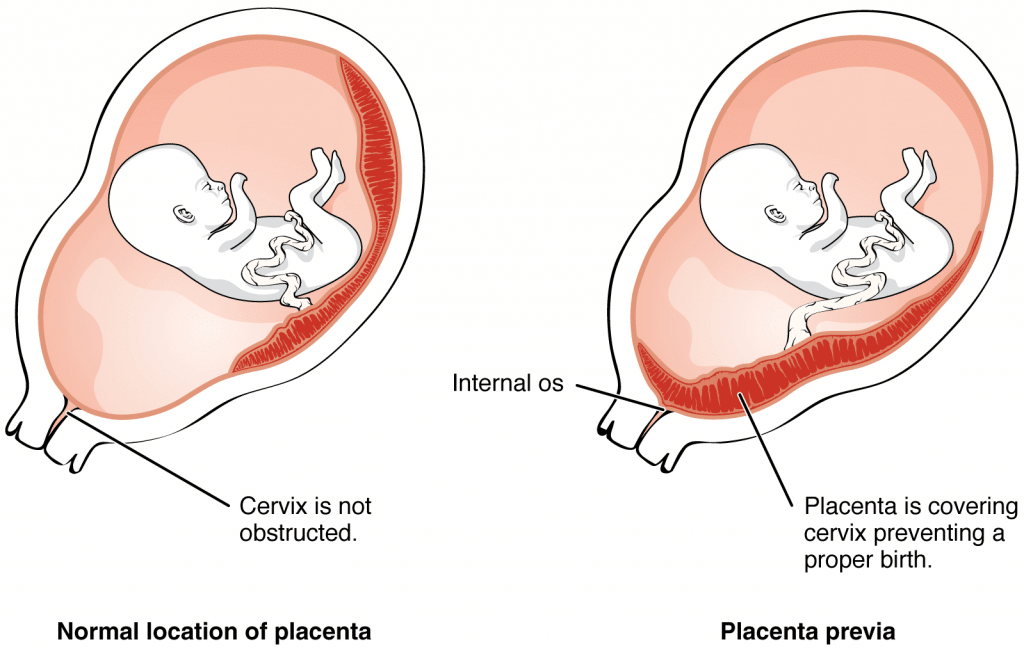
Fig 1 - Placenta praevia é quando a placenta está ligada ao segmento uterino inferior.
Factores de risco
O principal fator de risco para a placenta prévia é cesariana anterior. Existe uma incidência de 1 em 160 associada a uma secção anterior - esta aumenta para 1 em 60 com 2 secções anteriores e para 1 em 10 com 4 secções.
Os outros factores de risco incluem:
- Paridade elevada
- Idade materna >40 anos
- Gravidez múltipla
- Placenta prévia
- História de infeção uterina (endometrite)
- Curetagem do endométrio após aborto ou interrupção da gravidez
Caraterísticas clínicas
Qualquer mulher que apresente hemorragia anteparto (APH) deve ser avaliada de forma sistemática (ver caixa abaixo).
A placenta prévia apresenta-se classicamente como hemorragia vaginal indolorA hemorragia pode variar entre uma mancha e uma hemorragia maciça. Pode haver dores se a mulher estiver em trabalho de parto.
O exame pode revelar factores de risco pertinentes para a placenta prévia - por exemplo, cicatriz de cesariana ou gravidez múltipla. O útero normalmente não é sensível à palpação.
Avaliação da hemorragia anteparto
História
As perguntas que se seguem são úteis para a avaliação da hemorragia anteparto:
- Qual o grau de hemorragia e quando é que começou?
- Era sangue vermelho fresco ou castanho velho, ou estava misturado com muco?
- Poderão as águas ter rebentado (rutura das membranas?)
- Foi provocado (pós-coito) ou não?
- Há dores abdominais?
- Os movimentos fetais são normais?
- Existem factores de risco de abrupção? por exemplo, tabagismo/consumo de drogas/trauma - a violência doméstica é uma causa importante.
Se a hemorragia for contínua, ou se tiver havido uma hemorragia vaginal significativa, Avaliação e reanimação ABC é vital. Se a mulher estiver clinicamente estável, proceder ao exame.
Exame geral
No exame geral, devem ser avaliados os seguintes aspectos
- Palidez, angústia, verificar o enchimento capilar, as periferias estão frescas?
- O abdómen está sensível?
- O útero parece "lenhoso" ou "tenso" (o que pode indicar um descolamento da placenta)?
- As contracções são palpáveis?
- Verificar a posição e a apresentação do feto ou dos fetos. A ecografia pode ser utilizada para ajudar.
- Verificar o bem-estar fetal com um cardiotocógrafo (CTG) a partir das 26 semanas de gestação: (caso contrário, auscultar apenas o coração do feto).
- Ler as notas de gravidez: existem relatórios de exames? Isto será útil para determinar se poderá haver placenta prévia
Avaliação da hemorragia
Por último, deve ser avaliada a hemorragia propriamente dita:
- Externamente por exemplo, olhando para as almofadas.
- Exame do espéculo de Cuscoevitar este procedimento até que a placenta prévia tenha sido excluída pela USS.
- Verificar se o sangue é vermelho fresco ou escuro. Qual a quantidade de sangue existente? Existem coágulos? Existem lesões no colo do útero? Existe alguma dilatação cervical ou alguma possibilidade de rutura das membranas?
- Fazer três esfregaços genitais para excluir uma infeção se a hemorragia for mínima
- Exame vaginal digital: Um exame vaginal digital com placenta prévia conhecida NÃO deve ser efectuado, pois pode causar hemorragia maciça.
- Em hemorragias menores, quando a placenta prévia é excluída, pode ajudar a determinar se o colo do útero está a começar a dilatar.
- Evitar a VE digital se as membranas estiverem rompidas.
Diagnósticos diferenciais
A placenta prévia é uma causa importante de hemorragia pré-natalmas não é o mais comum. Os diagnósticos diferenciais a considerar incluem:
- Descolamento da placenta - Quando uma parte ou a totalidade da placenta se separa prematuramente da parede do útero.
- Vasa praevia - onde os vasos sanguíneos do feto correm perto do orifício cervical interno. Caracteriza-se por uma tríade de (i) hemorragia vaginal; (ii) rotura de membranas; e (iii) compromisso fetal.
- A hemorragia ocorre após a rutura da membrana, quando há rutura dos vasos do cordão umbilical, levando à perda de sangue fetal e à rápida deterioração do estado do feto.
- Rutura uterina - uma rutura total do músculo uterino e da serosa sobrejacente. Ocorre normalmente em trabalhos de parto com antecedentes de cesariana ou de cirurgia uterina prévia, como a miomectomia.
- Causas genitais locais:
- Lesões benignas ou malignas - por exemplo pólipos, carcinoma. ectrópio cervical (comum).
- Infecções - por exemplo cândida, vaginose bacteriana e clamídia.
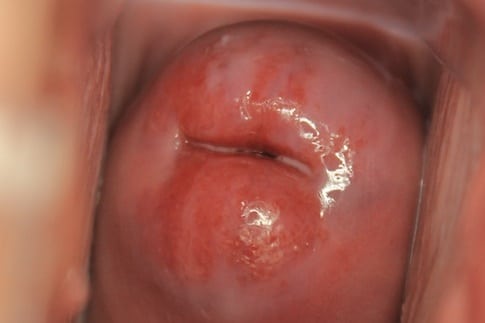
Fig 2 - Ectropiona cervical ao exame do espéculo. Esta é uma causa comum de hemorragia anteparto.
Investigações
Se houver suspeita de hemorragia grave, reanimar e efetuar investigações em simultâneo.
Hematologia
- Hemograma completo - avaliar eventuais anemias maternas.
- Perfil de coagulação
- Ensaio de Kleihauer - se a mulher for Rhesus negativa (para determinar a quantidade de hemorragia feto-materna e, consequentemente, a dose de Anti-D necessária).
- Agrupar e guardar - se o grupo sanguíneo for desconhecido.
- Cruzamento de dados - se a apresentação clínica for suscetível de justificar uma transfusão.
Bioquímica
Estes exames são efectuados para excluir doenças hipertensivas, incluindo pré-eclâmpsia e síndrome HELLP, e qualquer outra disfunção orgânica:
- Ureia e electrólitos
- Testes de função hepática
Avaliar o bem-estar fetal
Nas mulheres com mais de 26 semanas de gestação, deve ser efectuado um cardiotocógrafo (CTG) para avaliar o bem-estar do feto.
Imagiologia
O diagnóstico definitivo da placenta prévia é feito através de ultrassom. Existe uma pequena distância entre o bordo inferior da placenta e o osso interno.
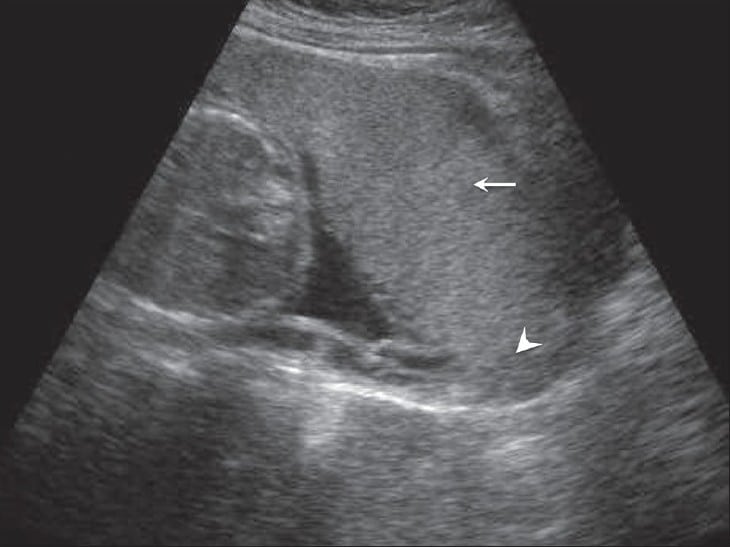
Fig 3 - Placenta prévia anterior. A placenta (seta) cobriu completamente o orifício interno (cabeça de seta).
Gestão
Qualquer mulher que apresente uma hemorragia anteparto significativa deve ser reanimada com um AAbordagem BCDE. Não atrasar a reanimação materna para determinar a viabilidade fetal.
A placenta prévia pode ser identificada numa doente assintomática no seu Ecografia das 20 semanas:
- Placenta praevia minor - recomenda-se a repetição da ecografia às 36 semanas, uma vez que é provável que a placenta se tenha deslocado superiormente.
- Placenta praevia major - recomenda-se a repetição da ecografia às 32 semanas, devendo o parto ser planeado nessa altura.
Em casos de placenta prévia confirmada, Cesariana é o modo de parto mais seguro. A placenta prévia major justifica normalmente uma cesariana electiva às 38 semanas.
Em todos os casos de hemorragia anteparto, administrar anti-D nas 72 horas seguintes ao início da hemorragia, se a mulher for rhesus D negativo.
