A hemorragia pós-parto primária é a perda de >500 ml de sangue por vagina no prazo de 24 horas de entrega. Pode ser classificado em dois tipos principais:
- HPP menor - 500-1000ml de perda de sangue
- HPP grave - >1000ml de perda de sangue
É uma das principais causas de morbilidade e mortalidade obstétrica a nível mundial.
Neste artigo, vamos examinar os factores de risco, as caraterísticas clínicas e o tratamento de uma hemorragia primária pós-parto.
Etiologia e factores de risco:
As causas da hemorragia pós-parto primária podem ser classificadas, em termos gerais, da seguinte forma 4 T's - tum, tquestão, trauma e thrombina.
Tom
O "tom" refere-se a atonia uterinaA hemorragia pós-parto primária é a causa mais comum de hemorragia pós-parto. É quando o útero não consegue contrair-se adequadamente após o parto, devido a uma falta de tónus no músculo uterino.
Os factores de risco para a atonia uterina incluem:
- Perfil materno: Idade >40, IMC > 35, etnia asiática.
- Sobredistensão uterina - gravidez múltipla, polihidrâmnios, macrossomia fetal.
- Trabalho - induçãoprolongada (>12 horas).
- Problemas placentários - placenta prévia, descolamento da placenta, HPP anterior.
Tecido
"Tecido" refere-se a retenção de tecido placentário - que impede a contração do útero. É a segunda causa mais comum de 1.ª HPP
Trauma
Trata-se de danos sofridos pelo trato reprodutivo durante o parto (por exemplo, lacerações vaginais, lacerações cervicais). Os factores de risco incluem:
- Partos vaginais instrumentais (fórceps ou ventosa)
- Episiotomia
- Cesariana
Trombina
"Trombina" refere-se a coagulopatias e anomalias vasculares que aumentam o risco de hemorragia primária pós-parto:
- Vascular - Descolamento prematuro da placenta, hipertensão, pré-eclâmpsia.
- Coagulopatias - Doença de von Willebrand, hemofilia A/B, PTI ou coagulopatia adquirida, ou seja, DIC, HELLP.
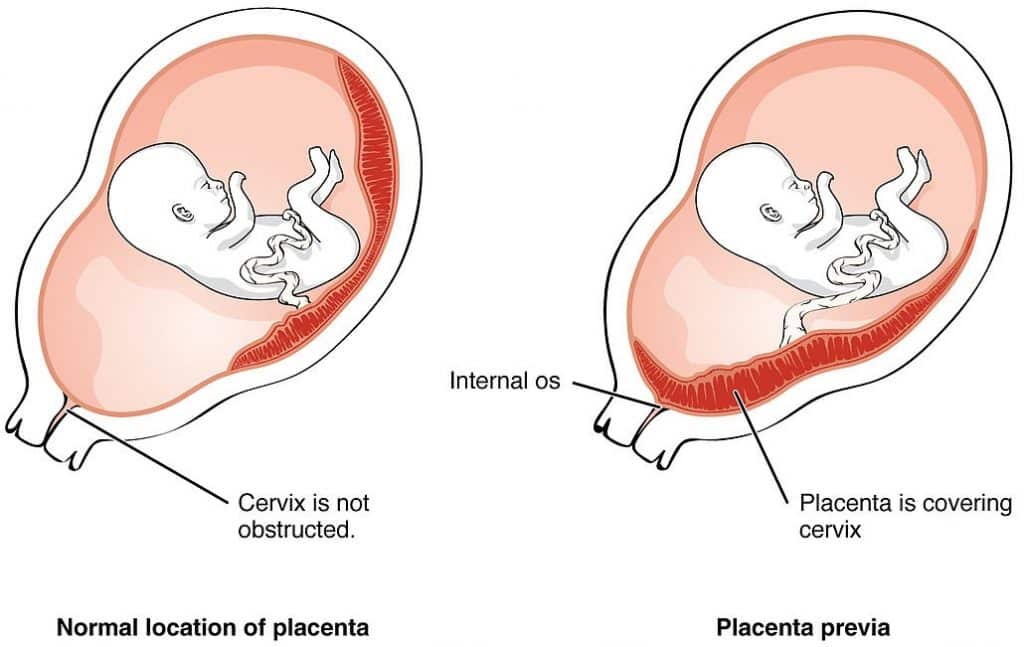
Fig 1 - Placenta prévia, em que a placenta está inserida no segmento uterino inferior. É um fator de risco importante para a hemorragia pós-parto.
Caraterísticas clínicas
A principal caraterística de uma hemorragia pós-parto é a hemorragia vaginal.
Se houver uma perda substancial de sangue, o doente pode queixar-se de tonturas, palpitações e falta de ar.
No exame:
- Exame geral pode revelar instabilidade hemodinâmica com taquipneia, tempo de enchimento capilar prolongado, taquicardia e hipotensão.
- Exame abdominal pode apresentar sinais de rutura uterina, ou seja, palpação de partes do feto à medida que este se desloca do útero para o abdómen.
- Exame do espéculo pode revelar locais de traumatismo local que causam hemorragia.
- Examinar a placenta para se certificar de que a placenta está completa (um cotilédone em falta ou membranas rasgadas podem causar uma HPP).
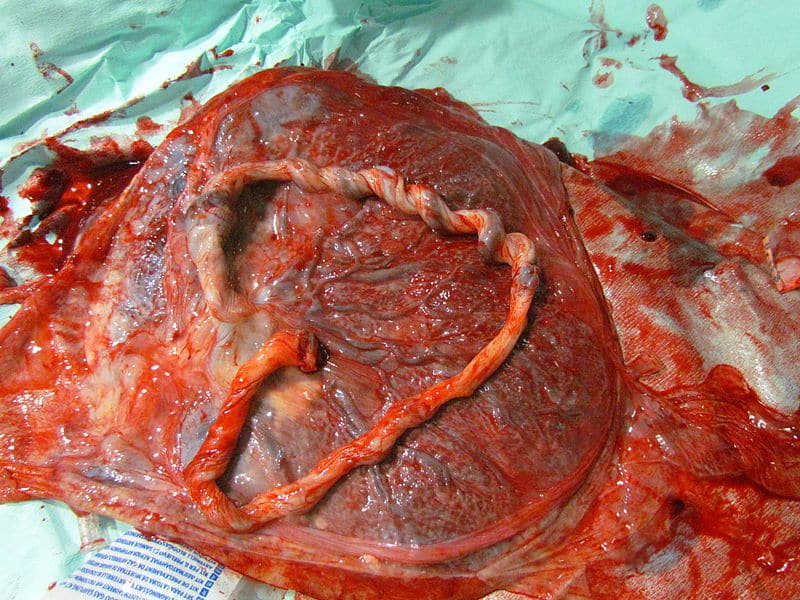
Fig 2 - Uma placenta completa. Na avaliação da hemorragia pós-parto, a placenta deve ser examinada.
Investigações
O primeiro testes laboratoriais na hemorragia pós-parto primária incluem:
- Hemograma completo
- Cruzamento de 4-6 unidades de sangue
- Perfil de coagulação
- Ureia e electrólitos
- Testes de função hepática
Gestão
O tratamento da hemorragia pós-parto primária deve incluir o parto simultâneo de TRIM:
- Teamwork (Gestão imediata)
- Resuscitação (tratamento imediato)
- Investigações e acompanhamento (gestão imediata)
- MMedidas para parar a hemorragia (Tratamento Definitivo)
Gestão imediata
- Trabalho em equipa - Envolver os colegas adequados para a HPP menor e maior, incluindo a parteira responsável e as parteiras, os obstetras, os anestesistas, o banco de sangue, o hematologista clínico e os porteiros. A comunicação entre a equipa e a documentação diligente são vitais.
- Investigações e controlo - Investigações como acima. A monitorização deve incluir FR, saturação de O2, FC, PA e temperatura a cada 15 minutos. Considerar a cateterização e a inserção de uma linha venosa central.
Reanimação
Reanimar o doente através de uma abordagem A-E:
- Airway
- Proteger as vias respiratórias (pode perdê-las com a redução do nível de consciência).
- Breatamento
- 15L de oxigénio 100% através de máscara não respiratória.
- Circulação:
- Avaliar o compromisso circulatório (enchimento da tampa, FC, PA, ECG)
- Introduzir duas cânulas de grande calibre (14G) e colher amostras de sangue (ver abaixo)
- Iniciar a reanimação circulatória. Administrar sangue cruzado logo que esteja disponível; até lá, administrar até 2 L de cristaloide aquecido e 1-2 L de colóides aquecidos; em seguida, transfundir sangue O negativo ou sangue específico de grupo não cruzado.
- Produções sanguíneas adicionais, ou seja, fator VIIa na hemofilia A, e se o protocolo de hemorragia grave for ativado, pode ser necessário suplementar plasma fresco congelado, plaquetas, fibrinogénio. (Discussão com o banco de sangue)
- Disabilidade
- Monitorizar a pontuação de coma de Glasgow (GCS) do doente.
- Eexposição
- Expor o doente para identificar fontes de hemorragia.
Gestão definitiva
O tratamento definitivo da hemorragia pós-parto primária depende em grande medida da causa subjacente:
Atonia uterina
- Compressão bimanual para estimular a contração uterina - introduzir uma mão enluvada na vagina, depois formar um punho no interior do fórnix anterior para comprimir a parede uterina anterior e a outra mão aplicar pressão no abdómen na parte posterior do útero (assegurar que a bexiga é esvaziada por cateterização).
- Medidas farmacológicas (Quadro 1) - actuam para aumentar a contração do miométrio uterino.
- Medidas cirúrgicas - tamponamento intrauterino com balão, sutura hemostática à volta do útero (por exemplo, B-lynch), ligadura bilateral do útero ou da artéria ilíaca interna, histerectomia (como último recurso).
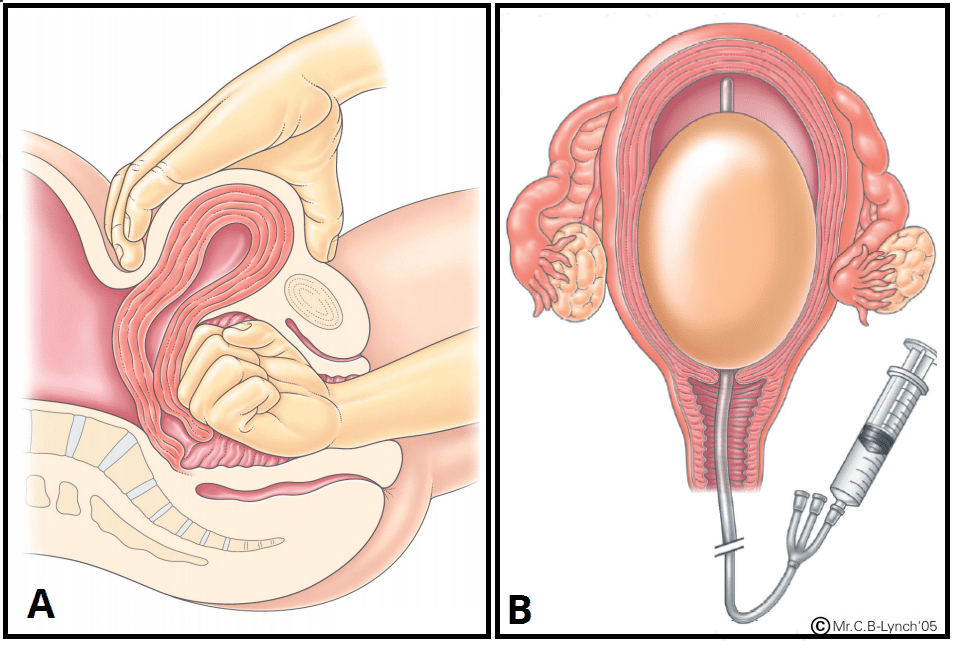
Fig 3 - Tratamento da HPP; (a) Compressão bimanual, (b) Tamponamento com balão.
Trauma
Reparação primária da laceração, se houver rutura uterina: laparotomia e reparação ou histerectomia.
Tecido
Administrar ocitocina IV, remoção manual da placenta com anestesia regional ou geral e antibióticos profilácticos na sala de operações. Iniciar a infusão de ocitocina IV após a remoção.
Trombina
Corrigir eventuais anomalias da coagulação com produtos sanguíneos, sob o conselho da equipa de hematologia.
| Tabela 1 - Fármacos utilizados na hemorragia pós-parto primária | |||
| Medicamentos | Mecanismo de ação | Efeitos secundários | Contra-indicações |
| Syntocinon | Oxitocina sintética, actua nos receptores de oxitocina no miométrio | Náuseas, vómitos, dor de cabeça, infusão rápida à hipotensão | Útero hipertónico, doença CVS grave |
| Ergometrina | Ação em múltiplos locais receptores | Hipertensão, náuseas, bradicardia | Hipertensão, eclampsia, doença vascular |
| Carboprost | Análogo de prostaglandina | Broncoespasmo, edema pulmonar, HTN, colapso cardiovascular | Doença cardíaca, doença pulmonar, ou seja asma, DIP não tratada |
| Misoprostol | Análogo de prostaglandina | Diarreia | |
Prevenção
Gestão ativa dos 3rd fase do trabalho de parto reduz rotineiramente o risco de HPP em 60%:
- Mulheres que dão à luz por via vaginal devem ser administradas profilaticamente 5-10 unidades de ocitocina IM.
- Mulheres que dão à luz através de Cesariana devem ser administradas 5 unidades de oxitocina intravenosa
