Choroba zapalna miednicy mniejszej (PID) to infekcja górnych dróg rodnych u kobiet, która atakuje macicę, jajowody i jajniki.
Jest to stosunkowo powszechne schorzenie, z częstością diagnozowania w podstawowej opiece zdrowotnej wynoszącą około 280/100 000 osobolat. Występuje z największą częstością u aktywnych seksualnie kobiet w wieku 15 do 24.
W tym artykule przyjrzymy się patofizjologii, cechom klinicznym i leczeniu chorób zapalnych miednicy mniejszej.
Patofizjologia
Choroba zapalna miednicy odnosi się do zapalenie infekcyjne endometrium, macicy, jajowodów (zapalenie jajowodów), jajników i otrzewnej. Jest to spowodowane rozprzestrzenianiem się infekcji bakteryjnej z pochwy lub szyjki macicy do górnych dróg rodnych.
Chlamydia trachomatis i Neisseria gonorrhoea są odpowiedzialne za około 25% przypadków, z innymi bakteriami, takimi jak Streptococcus, bakterie i beztlenowce.
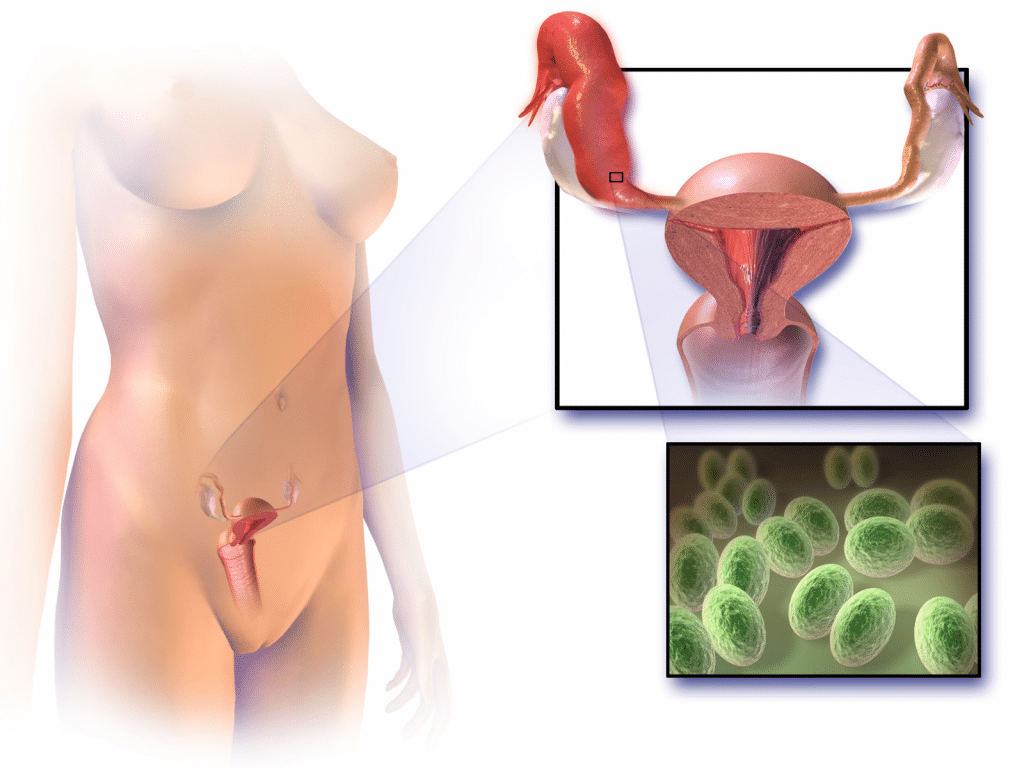
Rys. 1 - Zapalenie narządów miednicy mniejszej odnosi się do zakażenia górnych żeńskich narządów płciowych.
Czynniki ryzyka
Czynniki ryzyka zapalenia narządów miednicy mniejszej obejmują:
- Aktywny seksualnie
- W wieku poniżej 15-24 lat
- Niedawna zmiana partnera
- Stosunek płciowy bez barierowej ochrony antykoncepcyjnej
- Historia chorób przenoszonych drogą płciową
- Osobista historia choroby zapalnej miednicy mniejszej
Choroba zapalna miednicy może również wystąpić poprzez oprzyrządowanie szyjki macicy - nieumyślne wprowadzenie bakterii do żeńskiego układu rozrodczego. Takie procedury obejmują operacje ginekologiczne, przerywanie ciąży i zakładanie wewnątrzmacicznych wkładek antykoncepcyjnych.
Cechy kliniczne
Oznaki i objawy choroby zapalnej miednicy mniejszej są wywoływane przez wywiad medyczny i seksualny oraz badanie ginekologiczne. Chociaż może to być bezobjawowyObjawy obejmują:
- Ból w dolnej części brzucha
- Głęboka dyspareunia (bolesny stosunek płciowy)
- Nieprawidłowości miesiączkowania (np. krwotok miesiączkowy, bolesne miesiączkowanie lub krwawienie międzymiesiączkowe)
- Krwawienie po stosunku
- Dysuria (bolesne oddawanie moczu)
- Nieprawidłowa wydzielina z pochwy (zwłaszcza ropna lub o nieprzyjemnym zapachu)
W zaawansowanych przypadkach kobiety mogą odczuwać silny ból podbrzusza, gorączka (>38°C)oraz nudności i wymioty.
Na badanie pochwyMoże występować tkliwość macicy/ przydatków lub pobudzenie szyjki macicy (w badaniu palpacyjnym). Może być wyczuwalna masa w dolnej części brzucha, z nieprawidłową wydzieliną z pochwy.
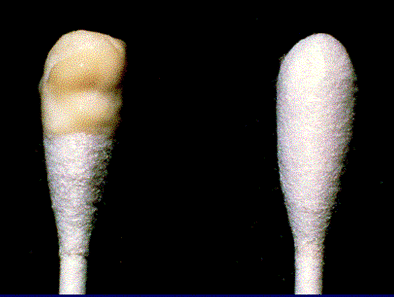
Ryc. 2 - Śluzowo-ropna wydzielina z szyjki macicy, cecha choroby zapalnej miednicy mniejszej.
Diagnostyka różnicowa
Diagnostyka różnicowa choroby zapalnej miednicy mniejszej obejmuje:
- Ciąża pozamaciczna (test ciążowy jest obowiązkowy, aby ją wykluczyć).
- Pęknięta torbiel jajnika
- Endometrioza
- Zakażenie układu moczowego
Dochodzenia
Wstępne badania w przypadku podejrzenia choroby zapalnej miednicy mniejszej obejmują identyfikację organizmu zakaźnego.
Wymazy z szyjki macicy Należy pobrać wymaz z pochwy w celu wykrycia rzeżączki i chlamydii oraz wymaz z jamy ustnej w celu wykrycia rzęsistka pochwowego i bakteryjnego zapalenia pochwy. W Wielkiej Brytanii testowanie odbywa się za pomocą amplifikacji kwasu nukleinowego (NAAT). Ujemne wymazy nie wykluczają diagnozy.
Dalsze badania obejmują:
- Pełny ekran STI - (HIV, kiła, rzeżączka i chlamydia jako minimum) powinny być oferowane wszystkim kobietom z PID.
- Badanie moczu +/- MSU - w celu wykluczenia infekcji dróg moczowych.
- Test ciążowy - aby wykluczyć ciążę.
- Przezpochwowe badanie ultrasonograficzne - w przypadku ciężkiej choroby lub niepewności diagnostycznej.
- Laparoskopia - służy do obserwacji dużych zmian zapalnych i uzyskania biopsji otrzewnej. Jest to wskazane tylko w ciężkich przypadkach, w których istnieje niepewność diagnostyczna.
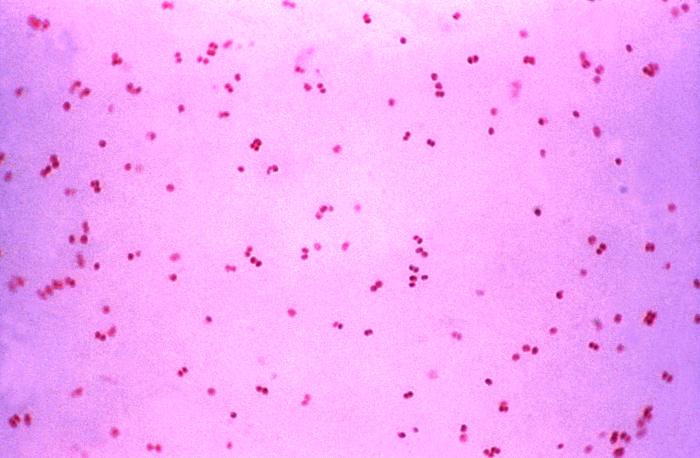
Rys. 3 - Neisseria gonorrhoea może być również zidentyfikowana pod mikroskopem, z kształtem diplokoków.
Zarządzanie
Podstawą leczenia chorób zapalnych miednicy mniejszej jest antybiotykoterapia.
Leczenie obejmuje 14-dniowy kurs szerokie spektrum antybiotyki o dobrym działaniu beztlenowym. Leczenie należy rozpocząć natychmiast, zanim dostępne będą wyniki wymazów. Dostępne opcje obejmują:
- Doksycyklina, ceftriakson i metronidazol
- Ofloksacyna i metronidazol
Należy rozważyć zastosowanie leków przeciwbólowych, takich jak paracetamol. Pacjentowi należy zalecić odpoczynek i unikać stosunków seksualnych do czasu zakończenia kuracji antybiotykowej i wyleczenia partnerów. Wszyscy partnerzy seksualni z ostatnich 6 miesięcy powinni zostać przebadani i poddani leczeniu, aby zapobiec nawrotom i rozprzestrzenianiu się infekcji.
Istnieją pewne sytuacje, w których kobiety powinny być przyjęty do szpitala:
- W przypadku ciąży, a zwłaszcza w przypadku ryzyka ciąży pozamacicznej.
- Ciężkie objawy: nudności, wymioty, wysoka gorączka.
- Objawy zapalenia otrzewnej miednicy.
- Brak reakcji na doustne antybiotyki, konieczność terapii dożylnej.
- Potrzeba nagłej operacji lub podejrzenie alternatywnej diagnozy.
Powikłania
Opóźnianie leczenia lub powtarzające się epizody zapalenia narządów miednicy mniejszej (nawracające PID) mogą zwiększać ryzyko poważnych i długoterminowych powikłań:
- Ciąża pozamaciczna - z powodu zwężenia i bliznowacenia jajowodów
- Niepłodność - dotyka 1 na 10 kobiet z PID.
- Ropień jajowodowo-jajnikowy
- Przewlekły ból miednicy
- Zespół Fitz-Hugh Curtisa - zapalenie okołowątrobowe, które zwykle powoduje ból w prawym górnym kwadrancie
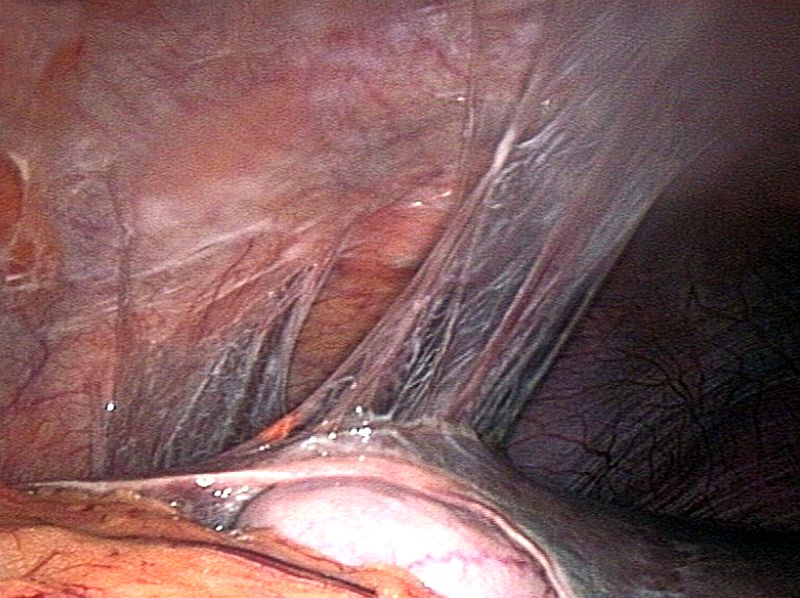
Ryc. 4 - Zrosty okołowątrobowe obserwowane podczas laparoskopii - powikłanie PID.
Punkty do rozważenia
- Pacjentom należy zaoferować porady dotyczące praktyki bezpieczniejszego seksu i konsekwentnego stosowania prezerwatyw.
- Należy zachęcać do regularnych badań przesiewowych w kierunku infekcji przenoszonych drogą płciową.
- Pacjenci powinni zostać poinformowani o potencjalnych długoterminowych następstwach PID.
