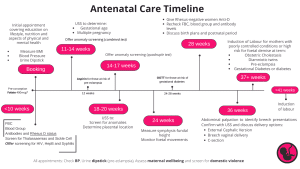
- Położnictwo opieka nad wszystkimi niepowikłanymi ciążami obejmującymi 10 wizyt w trakcie ciąży dla kobiet nieródek i 7 jeśli jest to druga ciąża.
- Położnik Jeśli kobiety są sklasyfikowane jako podwyższonego ryzyka, w tym ciąża mnoga, problemy zdrowotne matki i składa się ze wszystkich wizyt położnych PLUS wspólnych klinik obejmujących zdrowie psychiczne, kwestie hematologiczne, cukrzycę itp.
Wizyta rezerwacyjna jest pierwszą (i prawdopodobnie najważniejszą wizytą przedporodową), podczas której przeprowadzany jest szczegółowy wywiad i dyskusja.
Witaminy w ciąży:
*Kobiety z wysokim ryzykiem wad cewy nerwowej wymagają większej dawki kwasu foliowego (5 mg w pierwszym trymestrze ciąży, w szczególności u osób z określonymi schorzeniami, które obejmują:
- Padaczka
- Poprzednie dziecko z wadami cewy nerwowej
- Otyłość z BMI powyżej 35
- Cukrzyca (typu 1 i 2)
- Choroba sierpowata
- Talasemia
- Zaburzenia wchłaniania (np. choroba Leśniowskiego-Crohna)
- Osoby przyjmujące leki z grupy antagonistów kwasu foliowego (leki przeciwretrowirusowe HIV, metotreksat, sulfonamidy)
Najlepiej przyjmować go 3 miesiące przed zajściem w ciążę i do pierwszych 12 tygodni.
*Zaoferuj wszystkim kobietom witaminę D (10 mcg) dziennie, aby zmniejszyć ryzyko krzywicy. Kobiety o ciemniejszej karnacji, z dowolnej grupy BAME (czarnoskóre/azjatyckie/karaibskie) lub z BMI >30 powinny otrzymywać wyższą dawkę.
Status Rhesus D:
Wszystkie kobiety przechodzą badanie grupy krwi matki i typowanie Rhesus podczas wizyty rezerwacyjnej. W przypadku wykrycia:
Podawać anty-D AB kobietom Rhesus D-ujemnym o godz:
- Zdarzenia uczulające (amniopunkcja, krwawienie przedporodowe i uraz brzucha)
- Po wystąpieniu zdarzenia uczulającego należy sprawdzić wymaganą dawkę anty-D za pomocą testu Kleihauera-Betke.
- Rutynowo oferuj profilaktykę w 28 i 34 tygodniu.
Dowiedz się więcej o izoimmunizacja krwinek czerwonych tutaj.
Wzrost płodu:
Wysokość spojenia łonowego (SFH) powinna być mierzona podczas każdej wizyty przedporodowej po 24 tygodniu. Jeśli istnieją obawy, należy wysłać dziecko na badanie ultrasonograficzne. Ważne jest, aby ocenić ryzyko możliwego ograniczenia wzrostu podczas pierwszej i kolejnych wizyt.
Inne wskazania dla tych regularnych USS to:
- Ciąża mnoga
- BMI >35
- Duże lub mnogie mięśniaki
Wynika to z faktu, że matki te nie nadają się do pomiarów SFH, ponieważ palpacja brzucha jest mało prawdopodobna w takich przypadkach.
Należy rozważyć podawanie aspiryny w małych dawkach w nocy od 12 tygodnia ciąży, ponieważ wiadomo, że zmniejsza to częstość występowania u osób z wysokim ryzykiem urodzenia płodu z niskim wiekiem ciążowym.
Porady dotyczące stylu życia:
| Żywność | Unikaj surowego mięsa, ryb, jaj, niepasteryzowanego mleka lub serów, pasztetów i skorupiaków. Owoce i warzywa należy myć, aby zmniejszyć ryzyko toksoplazmozy. |
| Ćwiczenie | Wysiłek fizyczny jest czynnikiem ryzyka wystąpienia małowodzia. Zachęcaj do ćwiczeń na tym samym poziomie co przed ciążą, jeśli nie były one intensywne, lub zalecaj rozpoczęcie łagodnego, regularnego programu. Zaleca się unikanie sportów kontaktowych lub sportów wysokiego ryzyka oraz nurkowania. |
| Palenie | Należy aktywnie zachęcać do rzucenia palenia i informować o zagrożeniach. Istnieją ograniczone dowody na nikotynową terapię zastępczą, ale można ją przepisać, jeśli matka sobie tego życzy. |
| Alkohol | Wysokie spożycie może prowadzić do alkoholowego zespołu płodowego. Aby uniknąć tego ryzyka, zaleca się całkowite wykluczenie. |
| Narkotyki rekreacyjne | Większość przypadków nadużywania narkotyków w ciąży ma konsekwencje zarówno dla matki, jak i dziecka, jednak kokaina jest szczególnie związana z niekorzystnymi powikłaniami, takimi jak samoistne poronienie, przerwanie łożyska, ograniczenie wzrostu i zespół nagłej śmierci niemowląt. Skierowanie pacjentki na wczesną interwencję w celu uzyskania dobrych wyników. Obejmuje to: terapię rozmową, CBT i terapię par. W przypadku osób uzależnionych od opiatów, takich jak heroina, które mają trudności z rzuceniem palenia, należy skierować je do programu metadonowego. |
| Podróż | Należy poinformować wszystkie pacjentki o zwiększonym ryzyku żylnej choroby zakrzepowo-zatorowej (ŻChZZ) w czasie ciąży. Przeprowadzenie indywidualnej oceny ryzyka ŻChZZ w momencie zgłoszenia i konieczności rozpoczęcia profilaktycznego leczenia przeciwzakrzepowego. Dokonać ponownej oceny w 28 tygodniu ciąży w przypadku pacjentek z niskim lub średnim ryzykiem w momencie zgłoszenia się do szpitala i przy każdym przyjęciu do szpitala. Zalecać pacjentkom, nawet jeśli są w grupie niskiego ryzyka ŻChZZ, codzienną aktywność fizyczną i nawodnienie w celu zmniejszenia ryzyka ŻChZZ. Osobom, które chcą podróżować w czasie ciąży, zaleca się stosowanie pończoch uciskowych i sprawdzenie limitów ciążowych w poszczególnych liniach lotniczych. |
Typowe problemy:
Zmniejszone ruchy płodu: Zaleca się natychmiastowy kontakt ze służbami położniczymi w przypadku jakichkolwiek obaw dotyczących ruchów dziecka. Po 28 tygodniu ciąży nie powinno być żadnych zmian we wzorcu ruchów lub ich liczbie.
Jeśli pacjentka nie ma pewności co do ruchów dziecka po 28 tygodniu, należy zalecić jej położenie się na lewym boku i skupienie się na ruchach płodu przez 2 godziny. Jeśli w tym czasie nie poczuje 10 lub więcej ruchów, powinna natychmiast skontaktować się z oddziałem położniczym. Podczas konsultacji należy ocenić, czy istnieje potrzeba wykonania badania ultrasonograficznego w celu oceny dobrostanu płodu lub czy należy zaproponować poród, jeśli pacjentka jest w terminie, zgodnie z lokalnymi protokołami.
Nudności i wymioty: Zwykle rozpoczyna się między 4th i 7th tydzień i powinien ustąpić do 20. tygodnia. Można zasugerować imbir i akupunkturę, przechodząc do leków przeciwwymiotnych, jeśli są ciężkie. W przypadku przedłużających się i ciężkich objawów należy rozważyć leczenie hyperemesis gravidarum
Zgaga: Łagodzenie poprzez siadanie po posiłkach, ograniczenie tłuszczu i przypraw oraz spożywanie mniejszych porcji. W ciężkich przypadkach można zasugerować Gaviscon lub omeprazol.
Zaparcia: Zachęcanie do zwiększenia ilości błonnika i płynów doustnych. Może zasugerować suplementację otrębami lub błonnikiem pszennym.
Ważne jest, aby upewnić się, że wszystko Spotkania są okazją do oceny pod kątem problemów ze zdrowiem psychicznym, przemocy domowej, infekcji przenoszonych drogą płciową i rekreacyjnego zażywania narkotyków.
Raport MBRRACE
Według raportu MBBRACE 2021 ryzyko śmierci okołoporodowej jest najwyższe wśród kobiet ze złożonymi czynnikami społecznymi. Ogólnie rzecz biorąc, kobiety te są podzielone na cztery kategorie:
- Nadużywanie substancji - alkoholu lub narkotyków
- Ciąża nastolatki
- Osoby ubiegające się o azyl, niedawni migranci, uchodźcy lub osoby z barierą językową
- Ofiary przemocy domowej
W najnowszym raporcie MBBRACE podkreślono również różnice w śmiertelności i złych wynikach położniczych wśród kobiet z niektórych mniejszości etnicznych:
- Ryzyko zgonu matki wynosi 4 razy wyższy u kobiet rasy czarnej, 3 razy wyższe u kobiet o mieszanym pochodzeniu etnicznym i 2 razy wyższe u Azjatek w porównaniu z białymi kobietami.
- Dysproporcje utrzymują się po zakończeniu ciąży, z odsetkiem martwych urodzeń w porównaniu z białymi dziećmi ponad dwukrotnie wyższa u czarnoskórych dzieci i 50% wyższy u azjatyckich dzieci
- Prawie dwa razy więcej martwych urodzeń występuje u kobiet mieszkających w najbardziej ubogich obszarach w porównaniu z najmniej ubogimi obszarami.
Referencje:
https://www.nice.org.uk/guidance/ng201/resources/antenatal-care-pdf-66143709695941
https://www.nhs.uk/pregnancy/having-a-baby-if-you-are-lgbt-plus/testosterone-and-pregnancy/