Eine primäre postpartale Blutung ist der Verlust von >500 ml von Blut pro Vagina innerhalb von 24 Stunden der Lieferung. Sie kann in zwei Haupttypen unterteilt werden:
- Leichte PPH - 500-1000 ml Blutverlust
- Major PPH - >1000ml Blutverlust
Sie ist weltweit eine der Hauptursachen für geburtshilfliche Morbidität und Mortalität.
In diesem Artikel werden die Risikofaktoren, die klinischen Merkmale und die Behandlung einer primären postpartalen Blutung untersucht.
Ätiologie und Risikofaktoren:
Die Ursachen für primäre postpartale Blutungen lassen sich grob in folgende Kategorien einteilen 4 T's - tein, tProblem, trauma und tHrombin.
Ton
Der Begriff "Ton" bezieht sich auf UterusatonieDies ist die häufigste Ursache für eine primäre postpartale Blutung. Dabei zieht sich die Gebärmutter nach der Entbindung aufgrund eines mangelnden Tonus des Gebärmuttermuskels nicht ausreichend zusammen.
Zu den Risikofaktoren für eine Uterusatonie gehören:
- Mütterliches Profil: Alter >40, BMI > 35, asiatische Ethnie.
- Übermäßige Dehnung der Gebärmutter - Mehrlingsschwangerschaft, Polyhydramnion, fetale Makrosomie.
- Arbeit - Induktionlänger anhaltend (>12 Stunden).
- Plazenta-Probleme - Plazenta praevia, Plazentaablösung, frühere PPH.
Gewebe
Der Begriff "Gewebe" bezieht sich auf Selbstbehalt von Plazentagewebe, das die Gebärmutter am Zusammenziehen hindert. Sie ist die zweithäufigste Ursache für eine PPH 1.
Trauma
Hierbei handelt es sich um Schäden am Fortpflanzungstrakt, die während der Geburt entstanden sind (z. B. Scheidenrisse, Gebärmutterhalsrisse). Zu den Risikofaktoren gehören:
- Instrumentelle vaginale Entbindungen (Zange oder Ventouse)
- Episiotomie
- Kaiserschnitt
Thrombin
Thrombin" bezieht sich auf Koagulopathien und Gefäßanomalien, die das Risiko einer primären postpartalen Blutung erhöhen:
- Gefäße - Plazentaabbruch, Bluthochdruck, Präeklampsie.
- Koagulopathien - von-Willebrand-Krankheit, Hämophilie A/B, ITP oder erworbene Koagulopathie, d. h. DIC, HELLP.
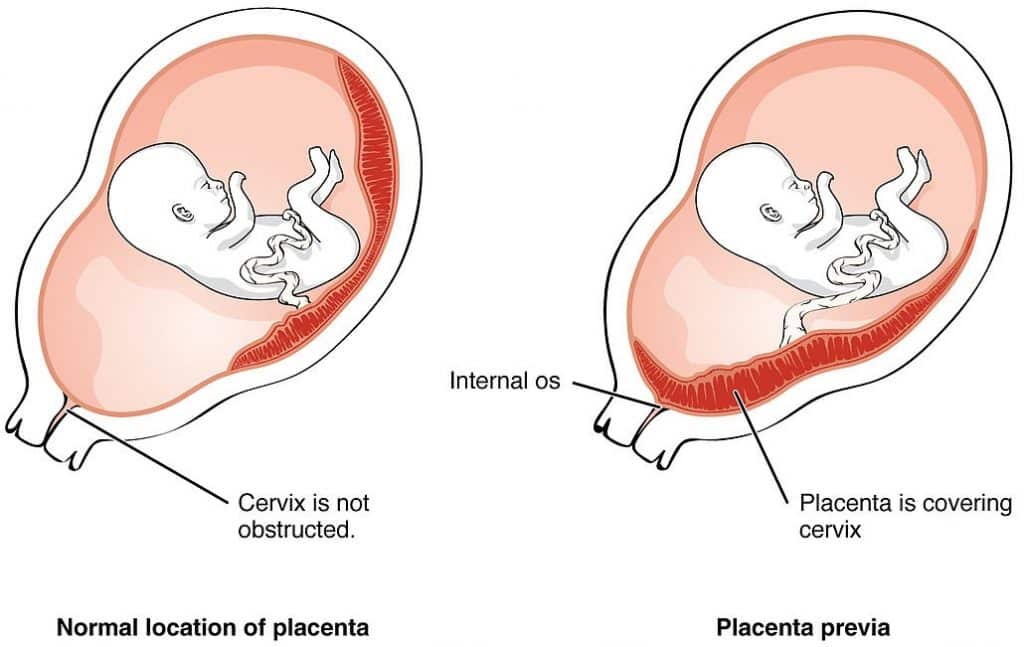
Abb. 1 - Plazenta praevia, bei der die Plazenta in das untere Gebärmuttersegment eingedrungen ist. Sie ist ein wichtiger Risikofaktor für postpartale Blutungen.
Klinische Merkmale
Das Hauptmerkmal einer postpartalen Blutung ist eine Blutung aus der Vagina.
Bei erheblichem Blutverlust kann der Patient über Schwindel, Herzklopfen und Kurzatmigkeit.
Bei der Prüfung:
- Allgemeine Prüfung kann eine hämodynamische Instabilität mit Tachypnoe, verlängerter Kapillarerfüllungszeit, Tachykardie und Hypotonie auftreten.
- Untersuchung des Abdomens kann Anzeichen einer Uterusruptur aufweisen, d. h. Ertasten von Teilen des Fötus, wenn er sich aus der Gebärmutter in den Bauchraum bewegt.
- Spekulum-Untersuchung können Stellen mit lokalen Verletzungen, die Blutungen verursachen, aufgedeckt werden.
- Untersuchen Sie die Plazenta um sicherzustellen, dass die Plazenta vollständig ist (ein fehlendes Keimblatt oder ausgefranste Membranen können beide eine PPH verursachen).
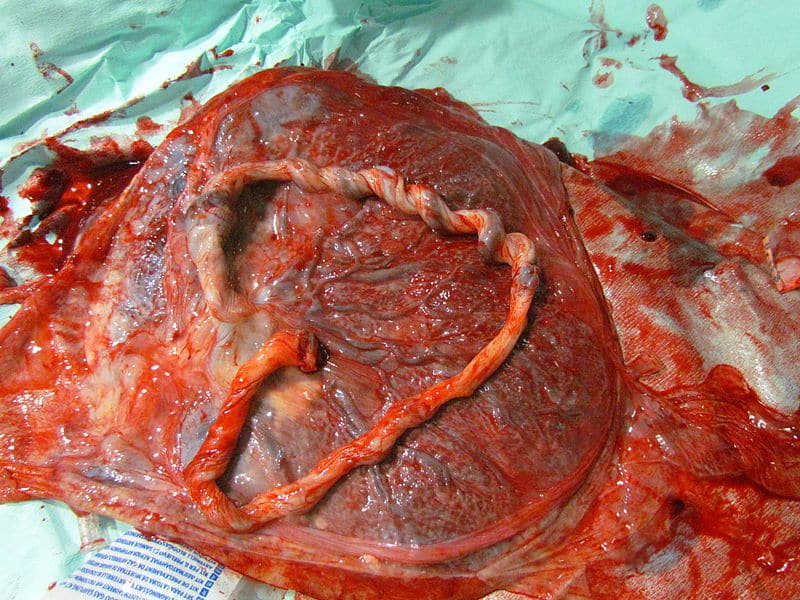
Abb. 2 - Eine vollständige Plazenta. Bei der Beurteilung einer postpartalen Blutung sollte die Plazenta untersucht werden.
Nachforschungen
Die ursprüngliche Labortests bei primären postpartalen Blutungen sind:
- Vollständiges Blutbild
- Kreuzprobe 4-6 Blutkonserven
- Gerinnungsprofil
- Harnstoff und Elektrolyte
- Leberfunktionstests
Verwaltung
Die Behandlung der primären postpartalen Blutung sollte die gleichzeitige Entbindung von TRIM:
- Teamwork (Unmittelbare Verwaltung)
- RWiederbelebung (sofortige Behandlung)
- Intersuchungen und Überwachung (Sofortmanagement)
- MMaßnahmen zur Blutstillung (endgültiges Management)
Unmittelbare Verwaltung
- Teamarbeit - Ziehen Sie bei leichter und schwerer PPH geeignete Kollegen hinzu, einschließlich der verantwortlichen Hebamme und Hebammen, Geburtshelfer, Anästhesisten, Blutbank, klinischer Hämatologe und Pförtner. Die Kommunikation zwischen dem Team und eine sorgfältige Dokumentation sind unerlässlich.
- Ermittlungen und Überwachung - Untersuchungen wie oben. Die Überwachung sollte RR, O2-Sättigung, HR, Blutdruck und Temperatur alle 15 Minuten umfassen. Katheterisierung und Legen eines zentralen Venenkatheters in Betracht ziehen.
Wiederbelebung
Wiederbelebung des Patienten nach dem A-E-Ansatz:
- Airway
- Atemwege schützen (kann bei Bewusstseinseinschränkung verloren gehen).
- Breathing
- 15 l Sauerstoff 100% über eine Maske ohne Rückatmung.
- Cirkulation:
- Beurteilung der Kreislaufsituation (Kapillarfüllung, HR, Blutdruck, EKG)
- Führen Sie zwei Kanülen mit großem Durchmesser (14G) ein und nehmen Sie Blutproben (siehe unten).
- Beginnen Sie mit der Wiederbelebung des Kreislaufs. Kreuzblut verabreichen, sobald es verfügbar ist, bis dahin bis zu 2 l erwärmtes kristalloides Blut und 1-2 l erwärmtes kolloides Blut verabreichen, dann O-negatives oder nicht kreuzzugeordnetes gruppenspezifisches Blut transfundieren.
- Zusätzliche Blutkonserven, z. B. Faktor VIIa bei Hämophilie A, und wenn das Protokoll für größere Blutungen aktiviert ist, müssen möglicherweise frisches gefrorenes Plasma, Blutplättchen und Fibrinogen ergänzt werden. (Diskussion mit der Blutbank)
- Disability
- Überwachen Sie den Glasgow-Koma-Score (GCS) des Patienten.
- Exposure
- Patient freilegen, um Blutungsquellen zu identifizieren.
Endgültige Verwaltung
Die endgültige Behandlung der primären postpartalen Blutung hängt weitgehend von der zugrunde liegenden Ursache ab:
Uterusatonie
- Bimanuelle Kompression zur Stimulierung der Gebärmutterkontraktion - eine behandschuhte Hand in die Vagina einführen, dann eine Faust in der vorderen Fornix bilden, um die vordere Gebärmutterwand zusammenzudrücken, und mit der anderen Hand Druck auf den Unterleib im hinteren Bereich der Gebärmutter ausüben (sicherstellen, dass die Blase durch Katheterisierung entleert ist).
- Pharmakologische Maßnahmen (Tabelle 1) - erhöhen die Kontraktion des Uterusmyometriums.
- Chirurgische Maßnahmen - Intrauterine Ballontamponade, hämostatische Naht um die Gebärmutter (z. B. B-Lynch), beidseitige Ligatur der Gebärmutter oder der Arteria iliaca interna, Hysterektomie (als letztes Mittel).
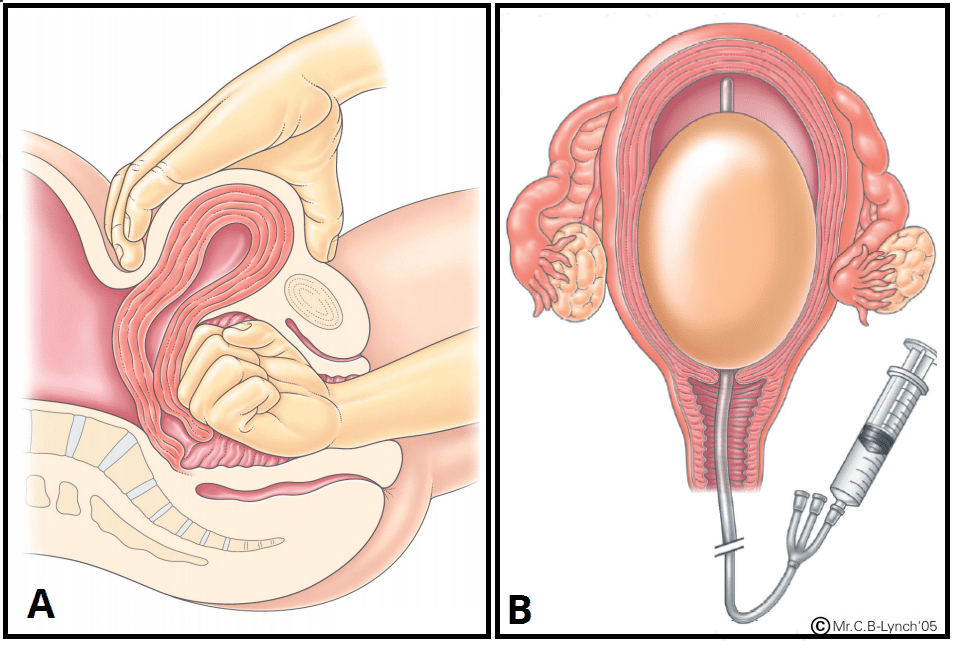
Abb. 3 - Behandlung der PPH: (a) Bimanuelle Kompression, (b) Ballontamponade.
Trauma
Primäre Reparatur der Risswunde, bei Uterusruptur: Laparotomie und Reparatur oder Hysterektomie.
Gewebe
Verabreichung von intravenösem Oxytocin, manuelle Entfernung der Plazenta in Regional- oder Vollnarkose und prophylaktische Antibiotika im OP. Beginnen Sie nach der Entfernung mit einer Oxytocin-Infusion.
Thrombin
Korrigieren Sie etwaige Gerinnungsanomalien mit Blutprodukten unter Beratung des Hämatologie-Teams.
| Tabelle 1 - Bei primärer postpartaler Blutung verwendete Medikamente | |||
| Droge | Mechanismus der Wirkung | Nebenwirkungen | Kontraindikationen |
| Syntocinon | Synthetisches Oxytocin, wirkt auf Oxytocin-Rezeptoren im Myometrium | Übelkeit, Erbrechen, Kopfschmerzen, schnelle Infusion à Hypotension | Hypertone Gebärmutter, schwere CVS-Erkrankung |
| Ergometrin | Wirkung an mehreren Rezeptorstellen | Bluthochdruck, Übelkeit, Bradykardie | BluthochdruckEklampsie, Gefäßkrankheiten |
| Carboprost | Prostaglandin-Analogon | BronchospasmusLungenödem, HTN, kardiovaskulärer Kollaps | Herzkrankheiten, Lungenkrankheiten, z. B. Asthmaunbehandelte PID |
| Misoprostol | Prostaglandin-Analogon | Diarrhöe | |
Prävention
Aktive Verwaltung der 3rd Phase der Wehen reduziert das PPH-Risiko routinemäßig um 60%:
- Frauen entbinden vaginal sollten prophylaktisch 5-10 Einheiten Oxytocin IM verabreicht werden.
- Frauen entbinden über Kaiserschnitt sollten 5 Einheiten Oxytocin IV verabreicht werden
