Syphilis ist eine sexuell übertragbare Infektion, die durch das gramnegative Spirochätenbakterium Treponema pallidum Unterspezies pallidum. Im Vereinigten Königreich wurden 2015 über 5 000 Syphilisfälle diagnostiziert, und die Inzidenz nimmt zu, insbesondere in Hochrisikogruppen wie Männern, die Sex mit Männern haben (MSM).
Andere Unterarten von Treponemen sind verantwortlich für nicht sexuell übertragbare Krankheiten wie Bejeleine chronische Haut- und Gewebeerkrankung, Yawseine Erkrankung der Knochen und Gelenke, und Pintaeine Hautkrankheit. Im Gegensatz zur Syphilis werden diese Krankheiten durch jeden engen Kontakt (sexuell oder nicht) übertragen und gehen nicht von der Mutter auf den Fötus über.
Dieser Artikel befasst sich mit der Pathophysiologie, den klinischen Merkmalen und der Behandlung der Syphilis sowie mit den möglichen Auswirkungen auf die Schwangerschaft.
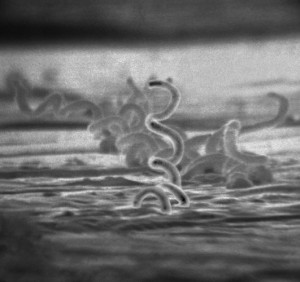
Abb. 1. Mikroskopische Aufnahme von T. pallidum
Pathophysiologie
Neben der sexuellen Übertragung kann die Infektion auch von der Mutter auf den Fötus über die Plazenta (kongenitale Syphilis) und durch infizierte Blutprodukte übertragen werden.
Die bewegliche Treponema pallidum dringt durch einen Riss in der Haut oder durch intakte Schleimhäute ein. Die Bakterien teilen sich und es entsteht ein infektiöses hartes Geschwür (Schanker) bildet sich dann nach einer Inkubationszeit von 2-3 Wochen an der Kontaktstelle. Dies ist das erste Stadium der erworbenen symptomatischen Syphilis: primäre Syphilis.
Bleibt es unbehandelt, kann T. pallidum persistieren und systemische Schäden verursachen durch obliterierende Arteriitis. Dabei kommt es zu einer übermäßigen Vermehrung der Endothelzellen der Gefäße, wodurch das Gefäßlumen verengt wird. Dies kann dann zu einer Ischämie in den von diesen Arterien versorgten Geweben führen, die die mit der Syphilis verbundenen Symptome hervorruft.
Risikofaktoren
- Ungeschützter Geschlechtsverkehr - insbesondere mit Hochrisikopartnern.
- Mehrere Sexualpartner.
- Männer, die Sex mit Männern haben (MSM).
- HIV-Infektion.
Klinische Merkmale
Bei der Syphilis wird zwischen angeborener und erworbener Syphilis unterschieden. Die erworbene Syphilis wird weiter unterteilt in frühe Syphilis (2 Jahre nach der Infektion). Die erworbene Syphilis kann asymptomatisch (latent) oder symptomatisch sein, wobei es sich um primäre, sekundäre oder tertiäre (kardiovaskuläre, neurologische oder gummiartige) Syphilis handeln kann.
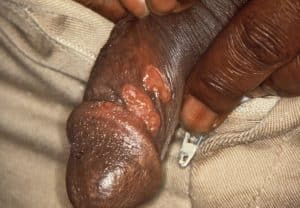
Abb. 2. Ein Schanker am Schaft des Penis.
Primäre Syphilis
Nach der Inokulation wird ein Papel (leicht erhöhte Läsion ohne Flüssigkeit) auftritt, bevor sie sich zu einem Geschwür entwickelt Schanker. Ein Schanker ist ein schmerzloses Geschwür, das sich typischerweise 9-90 Tage nach der Infektion an einer genitalen Stelle entwickelt, z. B. am Penis, Hodensack, Anus, Rektum, den Schamlippen oder dem Gebärmutterhals. Sie sind nicht nur schmerzlos, sondern in der Regel auch einzeln, hart und nicht juckend. Schanker können jedoch auch an anderen Stellen auftreten, z. B. in der Mundhöhle, mehrfach auftreten und schmerzhaft sein. In der Regel heilen Schanker innerhalb von 3-10 Wochen mit oder ohne Symptome ab, können aber bei sekundärer Syphilis bestehen bleiben.
Sekundäre Syphilis
Die sekundäre Syphilis entwickelt sich in der Regel 3 Monate nach der Infektion. Zu den Anzeichen und Symptomen gehören:
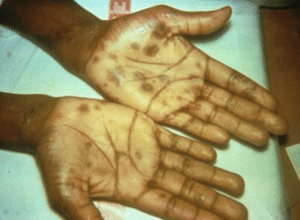
Abb. 3. Typischer Ausschlag bei sekundärer Syphilis
- Hautausschlag - Hände und Fußsohlen (normalerweise nicht juckend oder schmerzhaft)
- Fieber
- Malaise
- Arthralgie
- Gewichtsverlust
- Kopfschmerzen
- Condylomata lata - erhabene, warzenähnliche Plaques an feuchten Hautstellen, z. B. Innenseiten der Oberschenkel, Anogenitalbereich, Achselhöhlen
- Schmerzlose Lymphadenopathie
- Silbrig-graue Schleimhautläsionen - oral, pharyngeal, genital
Die sekundäre Syphilis kann sich in vielen anderen Bereichen manifestieren, z. B. in den Nieren, der Leber und dem Gehirn. Nach der sekundären Syphilis geht die Krankheit in die asymptomatische Latenzphase über.
Tertiäre Syphilis
Tertiäre Erkrankungen können viele Jahre nach der Erstinfektion auftreten und lassen sich in gummiartige Syphilis, Neurosyphilis und kardiovaskuläre Syphilis unterteilen.
Gummierte Syphilis:
Granulome können sich in Knochen, Haut, Schleimhäuten der oberen Atemwege, des Mundes und der Eingeweide oder im Bindegewebe, z. B. in Lunge, Leber und Hoden, bilden. Patienten in diesem Stadium sind nicht infektiös. Die Anzeichen und Symptome variieren je nach dem betroffenen Gewebe.
Neurosyphilis:
- Tabes dorsalis - Ataxie, gefühllose Beine, Fehlen der tiefen Sehnenreflexe, blitzartige Schmerzen, Verlust des Schmerz- und Temperaturempfindens, Haut- und Gelenkschäden.
- Demenz - kognitive Beeinträchtigung, Stimmungsschwankungen, Psychose.
- Meningovaskuläre Komplikationen - Hirnnervenlähmungen, Schlaganfall, Hirngummis.
- Argyll-Robertson-Pupille - die Pupille ist verengt und reagiert nicht auf Licht, sondern auf Akkommodation.
Kardiovaskuläre Syphilis:
- Aortenregurgitation aufgrund einer Aortenklappenentzündung (diastolisches Geräusch), auch Aortenwurzelerweiterung.
- Angina pectoris aufgrund einer Verengung der Herzkranzgefäße.
- Dilatation und Verkalkung der aufsteigenden Aorta.
Nachforschungen
- Dunkelgrundmikroskopie von Schankerflüssigkeit - weist Spirochaeten bei primärer Syphilis nach
- PCR Untersuchung eines Abstrichs von einer aktiven Läsion
- Serologie:
- Treponemaltests - Beurteilung der Exposition gegenüber Treponemen (NB nicht unbedingt Syphilis)
- Treponemal-ELISA (IgG/IgM) - bleibt lebenslang positiv
- TPPA oder TPHA - bleiben lebenslang positiv
- Nicht-treponemale Tests:
- RPR/VDRL: Anstieg im frühen Krankheitsstadium; sinkende Titer weisen auf eine erfolgreiche Behandlung oder ein Fortschreiten der Krankheit im Spätstadium hin. Falsch positive Ergebnisse können bei entzündlichen Erkrankungen oder während der Schwangerschaft auftreten.
- Treponemaltests - Beurteilung der Exposition gegenüber Treponemen (NB nicht unbedingt Syphilis)
- Lumbalpunktion: Liquor-Antikörpertests bei Neurosyphilis
Verwaltung
Penicillin ist die Behandlung der Wahl. Bei Patienten mit Penicillinallergie sollte eine Desensibilisierung in Betracht gezogen werden. Da sich Treponema pallidum ssp pallidum nur langsam vermehrt, sind bei einer späten Erkrankung längere Antibiotikagaben erforderlich.
Erstlinientherapie für Syphilis:
- Frühe Syphilis: Benzathin-Penicillin 2,4 MU IM Einzeldosis.
- Späte Syphilis: Benzathin-Penicillin 2,4 MU IM 3 Dosen in wöchentlichen Abständen.
Neurosyphilis (in jedem Stadium, einschließlich ophthalmischer Syphilis):
- Procain-Penicillin 1,8 MU-2,4 MU IM OD plus Probenecid 500 mg PO QDS für 14 Tage oder Benzylpenicillin 10,8-14,4 g täglich, verabreicht als 1,8-2,4 g IV alle 4 h für 14 Tage:
Empfohlene Behandlungen für jedes Stadium der Syphilis finden Sie auf der Website Website der britischen Vereinigung für sexuelle Gesundheit und HIV (BASHH).
Das Management umfasst auch:
- den Patienten zu raten, sexuelle Kontakte jeglicher Art oder den Kontakt anderer Personen mit aktiven Läsionen zu vermeiden, bis die Krankheit erfolgreich behandelt wurde
- Screening auf andere STIs
- Aufklärung der Patienten
- Ermittlung von Kontaktpersonen
- Serologische Nachuntersuchungen zur Feststellung des Ansprechens auf die Behandlung
Die Jarisch-Herxheimer-Reaktion ist eine Entzündungsreaktion, die auf das Absterben von Treponemen zurückzuführen ist und innerhalb von 24 Stunden nach der Behandlung zu einer grippeähnlichen Erkrankung führt. Es sind lediglich unterstützende Maßnahmen erforderlich, es sei denn, der Patient leidet an einer kardiovaskulären oder Neurosyphilis. In diesem Fall sollten vor der Antibiotikabehandlung orale Steroide verabreicht werden, um das Risiko einer akuten lokalen Entzündungsreaktion zu verringern.
Syphilis in der Schwangerschaft
Schwangeren Frauen im Vereinigten Königreich wird bei ihrem ersten vorgeburtlichen Termin eine Untersuchung auf Syphilis, HIV und Hepatitis B angeboten. T. pallidum kann die Plazenta passieren oder das Baby während der Geburt infizieren. Es ist wichtig, schwangere Frauen frühzeitig zu behandeln, um das Risiko nachteiliger Folgen zu verringern. Bleibt die Syphilis während der Schwangerschaft unbehandelt, kann es zu Fehlgeburten, Totgeburten, vorzeitigen Wehen oder kongenitaler Syphilis kommen. Eine angeborene Syphilis ist in der Regel schwerwiegend und schwächend und kann sich durch eine Sattelnase, Hautausschläge, Fieber und mangelnde Gewichtszunahme äußern. Die vollständigen BASHH-Leitlinien für die Behandlung während der Schwangerschaft finden Sie unter hier.
