Przeczytaj więcej o anatomia sromu tutaj.
Tło i epidemiologia:
Rak sromu jest stosunkowo rzadkim schorzeniem, stanowiącym 3-5% nowotworów żeńskich narządów płciowych. W Wielkiej Brytanii jest to 20. najczęściej występujący nowotwór u kobiet i 4. najczęściej występujący nowotwór ginekologiczny.
Około 90% nowotworów sromu to raka płaskonabłonkowego, przy czym głównym czynnikiem ryzyka jest zakażenie wirusem wysokiego ryzyka wirus brodawczaka ludzkiego (HPV) i stany zapalne spowodowane długotrwałymi chorobami skóry (takimi jak liszaj twardzinowy i liszaj płaski). Pozostałe 10% składa się z pierwotnego czerniaka sromu, raka podstawnokomórkowego, raka gruczołu Bartholina, gruczolakoraka i rzadko mięsaka.
W przeszłości rak sromu dotyczył wyłącznie starszych kobiet, a najwyższa zachorowalność występowała u kobiet w wieku powyżej 90 lat. Ostatnio częstość występowania śródnabłonkowej neoplazji sromu (VIN) związanej z HPV znacznie wzrosła, powodując wzrost zachorowań na raka sromu u młodych kobiet. Ponieważ zakażenie HPV jest znanym czynnikiem ryzyka raka sromu, ma ono wspólne czynniki ryzyka z rak szyjki macicy w tym wielu partnerów seksualnych, wczesny wiek pierwszego stosunku seksualnego, palenie papierosów i niski status społeczno-ekonomiczny.
Prezentacja:
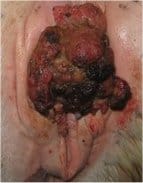
Kobiety z rakiem sromu są zazwyczaj objawowy Najczęstsze objawy to: świąd, pieczenie, bolesność, krwawienie, ból lub guzek.
Występowanie brodawek narządów płciowych u kobiet po menopauzie jest rzadkie, dlatego wszelkie znaleziska powinny być badane w celu wykluczenia raka. Większość raków płaskonabłonkowych jest jednoogniskowa i występują na wargach sromowych większych. Inne miejsca obejmują łechtaczkę i krocze.
Diagnoza:
Diagnozę stawia się na podstawie biopsji. Można ją wykonać w znieczuleniu miejscowym przez Biopsja punkcyjna Keye'a. Ważne jest, aby pobrać biopsję z krawędzi zmiany, aby uwzględnić część sąsiedniego prawidłowego nabłonka.
Inscenizacja:
Naturalną tendencją raka sromu jest wzrost poprzez bezpośrednie rozprzestrzenianie się do pobliskich struktur, a następnie embolizacja limfatyczna. Początkowo dotyczy to lokalnych pachwinowych węzłów chłonnych, a następnie udowych i zewnętrznego łańcucha biodrowego. Ostateczne rozprzestrzenianie się do odległych miejsc jest hematogenne (przez krwiobieg).
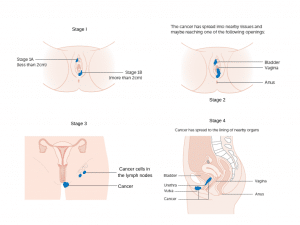
Najpowszechniej stosowanym systemem oceny zaawansowania choroby jest system opracowany przez Międzynarodową Federację Położnictwa i Ginekologii. (FIGO):
- Etap I - Rak ograniczony do sromu
- Etap II - Rak obejmujący dolną jedną trzecią pochwy, cewki moczowej lub odbytu.
- Etap III - Rak obejmujący górne dwie trzecie pochwy lub cewki moczowej LUB naciekający błonę śluzową pęcherza moczowego lub odbytnicy LUB węzły chłonne (bez owrzodzenia)
- Etap IV - owrzodzone węzły chłonne, choroba związana z kością miednicy LUB odległe przerzuty
Leczenie:
Leczeniem raka sromu zajmuje się wielodyscyplinarny zespół w ośrodku onkologicznym. Chirurgia pozostaje złotym standardem leczenia w przypadku raka sromu.
Podejście do leczenia jest skoncentrowane na pacjencie i uwzględnia jego wiek, sprawność fizyczną, funkcje seksualne, rozmiar guza, lokalizację guza i stadium choroby.
Leczenie wczesnego raka sromu:
Głównym celem operacji jest całkowita resekcja guza pierwotnego z odpowiednimi wolnymi od choroby marginesami chirurgicznymi i odpowiednią limfadenektomią pachwinową poprzez oddzielne nacięcia (technika potrójnego nacięcia).
Odpowiednia operacja węzłów pachwinowych jest najważniejszym czynnikiem w malejąca śmiertelność od raka sromu.
Samo wycięcie powierzchownych węzłów pachwinowych wiąże się z wyższym ryzykiem nawrotu węzłów pachwinowych, dlatego należy również usunąć głębokie węzły udowe.
Limfadenektomia pachwinowa wiąże się z wysokim ryzykiem powikłań, takich jak:
- Rozejście się rany
- Infekcja
- Tworzenie się limfocyst
- Obrzęk limfatyczny
- Bezruch
- Przedłużona hospitalizacja
Leczenie zaawansowanego raka sromu:
W przypadku choroby w stadium III i IV stosuje się kombinację metod leczenia. Operacja obejmuje radykalną wulwektomię z resekcją obustronnych pachwinowo-udowych węzłów chłonnych. Większość pacjentów wymaga pooperacyjnej radioterapii miednicy i pachwiny.
Rodzaje operacji sromu:
- W przypadku małych nowotworów zalecane jest szerokie wycięcie miejscowe.
- Częściowa radykalna wulwektomia jest zalecana w przypadku nowotworów ograniczonych do obu stron sromu lub tylko z przodu lub z tyłu. Może to oznaczać usunięcie dużej części sromu. Zazwyczaj usuwane są również pobliskie węzły chłonne.
- Całkowita radykalna wulwektomia jest zalecana w przypadku nowotworów obejmujących duży obszar sromu. Chirurg usuwa cały srom i głębokie tkanki wokół sromu. Niezmiennie usuwane są również pobliskie węzły chłonne.