Varicela zóster es un virus ADN responsable de:
- Varicela (también conocida como varicela): resultado de una infección primaria.
- Herpes zóster: resultado de una reactivación vírica.
La mayoría de la población prenatal (~90%) es seropositiva al anticuerpo IgG de la varicela zoster (debido a una exposición previa). Por lo tanto, estas mujeres tienen inmunidad para repetir la infección primaria. En consecuencia, la varicela es relativamente infrecuente durante el embarazo, con una incidencia de alrededor del 3 de cada 1000.
A pesar de esta baja incidencia, la infección sigue siendo un grave problema durante el embarazo. Aunque el virus causa una enfermedad leve en los niños, si se contrae durante el embarazo hay aumento de la morbilidad y la mortalidad tanto para la madre como para el feto.
En este artículo, examinaremos las características clínicas, las investigaciones y el manejo de la infección por varicela zóster durante el embarazo.
Características clínicas
La infección primaria por varicela zóster suele cursar con fiebre, malestar general y un erupción maculopapular pruriginosa. Es característico que la erupción se vuelva vesicular y forme costras antes de curarse.
El periodo de incubación del virus es 10-21 días. La mujer es infecciosa desde 48 horas antes de la erupción hasta que las vesículas han formado costra.
La infección está asociada a la neumonía, la hepatitis y la encefalitis, lo que representa la mayor parte de los casos. Mortalidad 2% en las madres.
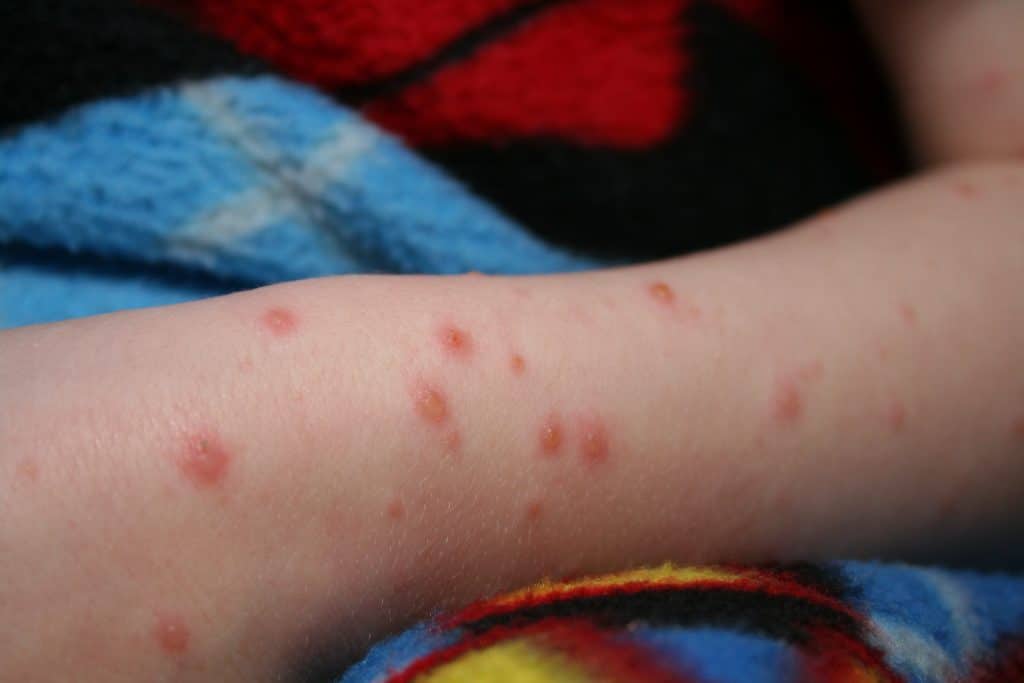
Fig 1 - Fase vesicular de la erupción observada en la infección primaria por varicela zóster.
Investigaciones
La infección primaria por varicela zóster suele ser una diagnóstico clínicoEl diagnóstico se basa en la anamnesis y la exploración. En los casos en que el diagnóstico es dudoso, hay dos investigaciones principales que se pueden utilizar:
- Inmunofluorescencia de células epiteliales basales raspadas de la vesícula.
- PCR para ADN de varicela zoster.
Para determinar el estado de inmunidad, las mujeres pueden someterse a pruebas de Anticuerpos IgM e IgG contra la varicela zóster. Si están presentes, indican que la mujer tiene inmunidad contra el virus (normalmente por una infección o vacunación previas).
Gestión
Al hablar del tratamiento, hay que tener en cuenta dos situaciones comunes: (i) el tratamiento de una mujer que se ha encontrado con una persona infectada por varicela zóster, y (ii) el tratamiento de una mujer con varicela zóster confirmada.
Contacto materno sospechoso de varicela
En el caso de que una mujer embarazada se haya encontrado con una persona infectada de varicela zóster, debe preguntarse sobre la exposición previa:
- Si la madre describe una infección primaria previa por varicela zoster - asumir la inmunidad. No se requiere ninguna otra acción.
- Si no hay infección previa - Para confirmar el estado de inmunidad se requiere una prueba de IgG varicela zoster.
Si no es inmune y menos de 20 semanas gestación, la mujer debe recibir vinmunoglobulina aricela zóster (VZIG) en los 10 días siguientes al contacto y antes de la aparición de la erupción.
Si no es inmune y más de 20 semanas de gestaciónla mujer puede recibir VZIGo alternativamente Aciclovir puede administrarse entre los días 7 y 14 tras la exposición.
Estas mujeres deben ser tratadas como potencialmente infeccioso de 8 a 28 días.
Varicela materna
Aciclovir (800mg PO 5tds) debe prescribirse en pacientes que se presenten dentro de las 24 horas del inicio de la erupción y en >20 semanas de gestación. Considerar la prescripción de aciclovir en madres <20 semanas.
La madre debe recibir asesoramiento sobre los síntomas de neumonía, signos neurológicos y erupción hematológica - e instruidos para acudir inmediatamente al hospital en caso de que se produzcan.
Además, debe ser derivada a un especialista en medicina fetal, con ecografías seriadas a partir de las 5 semanas tras la infección para identificar cualquier anomalía fetal.
Vacunación contra la varicela
Si una mujer resulta ser seronegativa para la IgG varicela zoster, antes del embarazo o después del parto vacunación debe tenerse en cuenta. No se recomienda la vacunación durante el embarazo por precaución.
Complicaciones
Varicela del recién nacido
Si la varicela materna se produce en las últimas 4 semanas del embarazo, existe un riesgo significativo (50%) de infección por varicela del recién nacido. Puede ser asintomática.
La vía de infección puede ser:
- Transplacentaria
- Vaginal
- Contacto directo después del nacimiento
La varicela del recién nacido se trata con inmunoglobulina varicela-zóster (VZIG) ± aciclovir.
Síndrome de varicela fetal
Síndrome varicela fetal está causada por la posterior reactivación del virus en el útero en forma de herpes zóster. Esta reactivación sólo se produce cuando el feto es infectado por la varicela materna antes de las 20 semanas de gestación.
Sólo 1-2% de los embarazos infectados antes de las 20 semanas de gestación desarrollarán el síndrome de varicela fetal. Se caracteriza por:
- Cicatrices cutáneas de distribución dermatológica
- Defectos oculares
- Microftalmia
- Coriorenitis
- Cataratas
- Atrofia óptica
- Hipoplasia de las extremidades
- Anomalías neurológicas
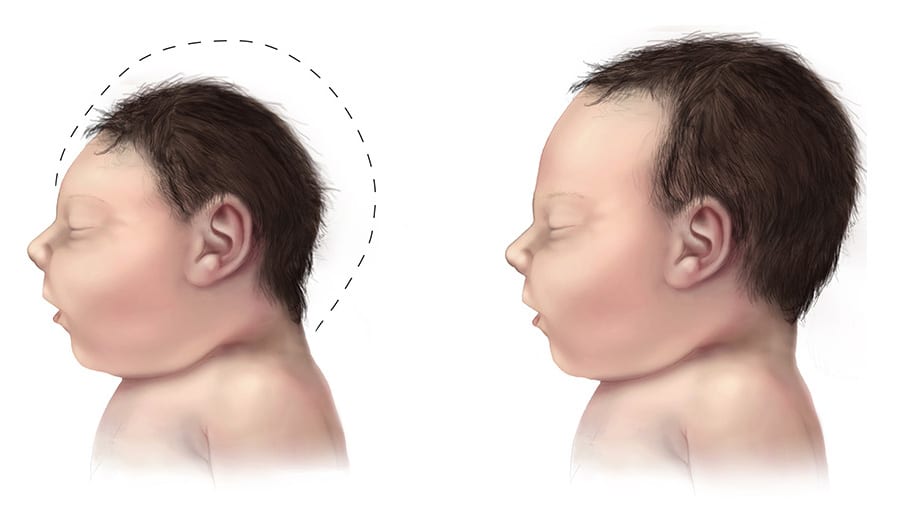
- Microcefalia
- Atrofia cortical y medular
- Convulsiones
- Síndrome de Horner