Hyperémèse gravidique se réfère à des vomissements persistants et sévères pendant la grossesse, qui entraînent une perte de poids, une déshydratation et des déséquilibres électrolytiques.
Il affecte 0,3 - 3,6% des femmes enceintes et constitue l'une des raisons les plus fréquentes d'admission à l'hôpital pendant la grossesse.
Dans cet article, nous examinerons les facteurs de risque, les caractéristiques cliniques et la prise en charge de l'hyperémèse gravidique.
Étiologie et physiopathologie
Les nausées et vomissements de la grossesse (NVG) commencent normalement entre 4 et 7 semaines de la gestation. Elle atteint son apogée au cours des 9th semaine, et s'installe à la semaine 20 chez 90% des femmes.
Hyperémèse gravidique (HG) est diagnostiquée en cas de NVG prolongés et sévères :
- Plus de 5% de perte de poids avant la grossesse
- Déshydratation, et
- Déséquilibres électrolytiques.
On pense qu'elle est due à l'augmentation rapide des niveaux de gonadotrophine chorionique humaine bêta (hCG), qui est libérée par le placenta. Un taux élevé de hCG stimule la zone de déclenchement des chimiorécepteurs dans le tronc cérébral, qui alimente le centre de vomissement du cerveau.
Divers autres facteurs étiologiques ont également été proposés, notamment des composantes génétiques, immunologiques et biosociales.
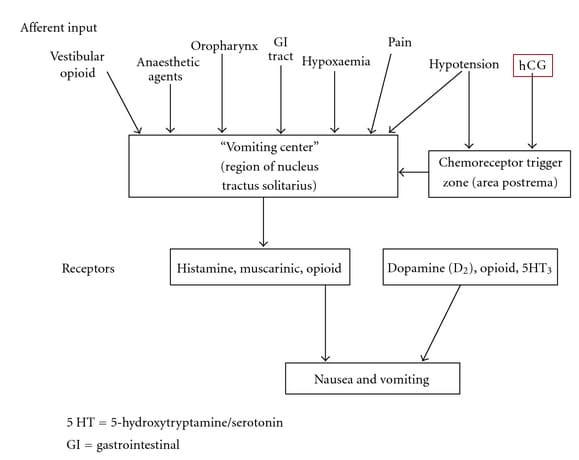
Fig 1 - La voie du vomissement. On pense que des niveaux élevés de bHCG stimulent la zone de déclenchement des chimiorécepteurs.
Facteurs de risque
Les facteurs de risque de développement hyperémèse gravidique inclure :
- Première grossesse
- Antécédents d'hyperémèse gravidique
- Augmentation de l'IMC
- Grossesse multiple
- Môle hydatiforme
Caractéristiques cliniques
L'évaluation des nausées et vomissements pendant la grossesse doit se faire par l'anamnèse, l'examen et les investigations appropriées.
Un système de notation objectif peut être utilisé pour classer la sévérité, par exemple le Grossesse - Quantification unique des vomissements (PUQE) ; un score de 6 correspond à des NVG légers, de 7 à 12 à des NVG modérés et de 13 à 15 à des NVG sévères.
| L'histoire | Examen |
|
|
Diagnostic différentiel
Les nausées et vomissements de la grossesse peuvent avoir de nombreuses causes. Un autre diagnostic doit être envisagé en particulier si les symptômes apparaissent après 10+6 semaines la gestation :
- Gastro-entérite
- Cholécystite
- Hépatite
- Pancréatite
- Chronique H. Pylori infection
- Ulcères gastroduodénaux
- IVU ou pyélonéphrite
- Conditions métaboliques
- Affections neurologiques
- D'origine médicamenteuse.
Enquêtes
Les investigations relatives aux nausées et vomissements ou à l'hyperémèse gravidique peuvent être divisées en tests au chevet du patient, en tests de laboratoire et en imagerie.
Niveaux d'électrolytes sont particulièrement importants à surveiller, car des taux anormaux sont une caractéristique de l'hyperemesis gravidarum.
Tests au chevet du patient
- Poids
- Bandelette urinaire : quantifier la cétonurie (1+ corps cétoniques)
Tests de laboratoire
- L'urine à mi-parcours
- Numération sanguine complèteanémie, infection, hématocrite (peut être augmenté)
- Urée et électrolyteshypokaliémie, hyponatrémie, déshydratation, maladie rénale
- Glycémieexclure l'acidocétose diabétique si le patient est diabétique
Cas réfractaires ou graves
- Tests de la fonction hépatiqueexclure une maladie du foie, par exemple une hépatite ou des calculs biliaires, surveiller la malnutrition
- Amylase : exclure une pancréatite
- Tests de la fonction thyroïdienne: hypo-/hyper-thyroïdie
- Gaz du sang artérielLes troubles du métabolisme : exclure les troubles du métabolisme, surveiller la sévérité.
Imagerie
- ÉchographieLes résultats de l'examen sont les suivants : confirmer la viabilité, confirmer la gestation, exclure les grossesses multiples et les maladies trophoblastiques.
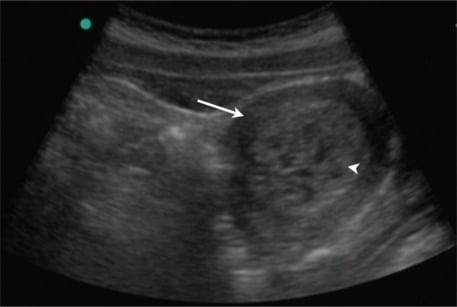
Fig 2 - Échographie transabdominale du bassin révélant un utérus (flèche) avec de multiples zones kystiques au sein d'une cavité endométriale échogène élargie (tête de flèche). Cela correspond à une grossesse molaire.
Gestion
Dans la prise en charge des nausées et vomissements ou de l'hyperémèse gravidique, la gravité des symptômes détermine la prise en charge recommandée :
- Doux - doivent être prises en charge dans la communauté avec des antiémétiques oraux, une hydratation orale, des conseils diététiques et un réconfort.
- Modéré (ou les cas où la prise en charge communautaire a échoué) - doivent être pris en charge par des soins de jour ambulatoires. Cette prise en charge implique l'administration de liquides par voie intraveineuse, d'antiémétiques par voie parentérale et de thiamine. Le patient doit être pris en charge jusqu'à ce que la cétonurie disparaisse.
- Sévère - la prise en charge des patients hospitalisés.
Les thérapies antiémétiques recommandées sont présentées dans l'encadré ci-dessous. Une combinaison de thérapies doit être utilisée en cas d'absence de réponse à une thérapie unique.
Réhydratation par voie intraveineuse doit se faire avec une solution saline de 0,9%. Du chlorure de potassium doit être ajouté en fonction de la surveillance des électrolytes.
Les thérapies supplémentaires comprennent
- Antagonistes des récepteurs H2 ou inhibiteurs de la pompe à protons : en cas de reflux, d'œsophagite ou de gastrite
- ThiamineEncéphalopathie de Wernicke : en cas de vomissements prolongés pour prévenir l'encéphalopathie de Wernicke
- Thromboprophylaxiepour toutes les femmes devant être admises
Traitements antiémétiques recommandés
Première ligne :
- Cyclizine
- Prochlorpérazine
- Prométhazine
- Chlorpromazine
Deuxième ligne :
- Métoclopramide (maximum 5 jours en raison du risque d'effets secondaires extrapyramidaux)
- Dompéridone
- Ondansétron
Troisième ligne :
- Hydrocortisone IV
- Dès que les symptômes s'atténuent, passer à la prednisolone PO et réduire progressivement la dose jusqu'à ce que la dose d'entretien la plus faible soit atteinte.
Résumé
- L'hyperémèse gravidique (HG) est diagnostiquée en cas de nausées et de vomissements sévères et prolongés pendant la grossesse.
- Elle est fréquente, en particulier chez les femmes ayant des antécédents d'hypertension artérielle.
- L'HG est causée par une augmentation rapide de l'hCG
- Le diagnostic est établi sur la base de l'anamnèse, de l'examen et de l'investigation.
- La prise en charge de l'HG implique l'administration d'antiémétiques et la réhydratation.
- La gravité de l'HG détermine le cadre le plus approprié pour la prise en charge.
