La contraception hormonale utilise les hormones stéroïdes féminines œstrogène et progestérone et constitue une méthode très efficace de prévention de la grossesse, plus encore que la contraception de barrière. La contraception hormonale peut être divisée en deux catégories : les "méthodes combinées", qui contiennent à la fois des œstrogènes et de la progestérone, et les "méthodes à base de progestérone uniquement", qui ne contiennent que de la progestérone.
Dans cet article, nous aborderons les principales méthodes de contraception hormonale combinéeLes méthodes d'évaluation de la qualité de l'eau, les mécanismes d'action et les avantages et contre-indications de ces méthodes.
Mécanisme d'action
Les contraceptifs hormonaux combinés agissent principalement pour inhiber l'ovulation en raison de l'effet de rétroaction négative des œstrogènes et de la progestérone sur le système nerveux central. axe hypothalamo-pituitaire. Cela empêche l'augmentation de la LH et donc la prévention de l'ovulation. La progestérone agit également en inhibant la prolifération de l'endomètre, créant des conditions défavorables à la nidation, et en augmentant l'épaisseur de la glaire cervicale, empêchant le passage des spermatozoïdes.
La période sans hormones (pause sans pilule ou prise de placebos) provoque une baisse de la concentration hormonale qui entraîne une dégénérescence de l'endomètre et des saignements menstruels.
Méthodes
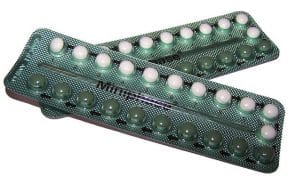
Fig. 1. Pilule contraceptive orale combinée.
Pilule contraceptive orale combinée
La COCP est communément appelée "la pilule" et contient à la fois des œstrogènes et de la progestérone. Il existe deux types de pilules contraceptives orales combinées :
- Pilules monophasiques : chaque pilule contient les mêmes niveaux d'œstrogènes et de progestérone.
- Pilules phasiques : le taux d'œstrogènes et de progestérone dans les pilules varie tout au long du cycle.
Il existe également différents niveaux d'œstrogènes, les pilules classées comme "pilules à faible teneur en œstrogènes" ne contenant que 20 µg d'éthinylestradiol.
Les contraceptifs oraux se présentent sous la forme de plaquettes de 21 ou 28 comprimés. Les plaquettes de 21 comprimés sont prises consécutivement pendant 21 jours, puis il y a une pause de 7 jours entre les plaquettes, pendant laquelle aucune pilule n'est prise. Les plaquettes de 28 comprimés sont prises consécutivement pendant 28 jours et il n'y a pas de pause avant de commencer la plaquette suivante.
Pilules monophasiques :
Il s'agit du type de pilule le plus courant. Chaque pilule contient la même quantité de progestérone et d'œstrogène tout au long du cycle. Voici quelques exemples :
- Microgynon®30 - 30µg d'éthinylestradiol (œstrogène) et 150µg de lévonorgestrel (progestérone). Microgynon®30 est la pilule monophasique la plus couramment utilisée. Elle est prise une fois par jour pendant 21 jours, avec une pause de 7 jours entre les plaquettes.
- Brevinor® - 35 µg d'éthinylestradiol et 0,5 mg de noréthistérone. Brévinor® est pris une fois par jour pendant 21 jours avec une pause de 7 jours entre les paquets.
Pilules phasiques :
Les contraceptifs oraux phasiques contiennent une quantité variable d'œstrogènes et de progestérone tout au long du cycle et peuvent être biphasiques, triphasiques ou quadriphasiques en fonction du nombre de comprimés actifs différents. Il est très important que la patiente prenne les pilules dans le bon ordre en raison des niveaux variables d'hormones tout au long du cycle. Voici quelques exemples :
- Qlaira® - Il s'agit d'un contraceptif oral combiné quadriphasique contenant du valérate d'estradiol et du diénogest à des taux variables tout au long du cycle. Qlaira® est pris tous les jours pendant 28 jours sans interruption entre les paquets, il contient 26 pilules actives et 2 pilules inactives.
- BiNovum® - Il s'agit d'une pilule biphasique contenant 35 µg d'éthinylestradiol et des niveaux variables de noréthistérone. BiNovum® est pris pendant 21 jours avec une pause de 7 jours entre les paquets.

Fig. 2. Dispositif transdermique contraceptif.
Le patch transdermique contraceptif
Le patch contraceptif est une petite pièce de 5 cm x 5 cm qui peut être collée sur le bras, l'abdomen, les fesses ou le dos pour éviter une grossesse. Le patch utilisé au Royaume-Uni porte la marque Ortho Evra® et il s'agit d'une méthode hormonale combinée qui délivre 150µg de norelgestromine et 25µg d'éthinylestradiol par jour. Ces hormones agissent de la même manière que le COCP en empêchant l'ovulation, en amincissant la muqueuse endométriale et en épaississant la glaire cervicale.
Le patch est appliqué et changé tous les 7 jours sur une période de 3 semaines (21 jours au total). Le patch est ensuite retiré pendant 7 jours sans patch, au cours desquels l'individu ressent généralement une hémorragie de privation.
Le patch est extrêmement collant et peut être utilisé pendant la baignade et la natation.
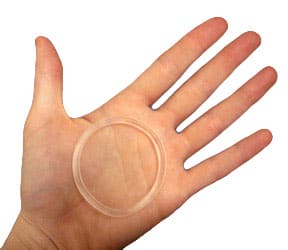
Fig. 3. Anneau vaginal contraceptif
L'anneau vaginal contraceptif
L'anneau vaginal (NuvaRing®) est une méthode contraceptive hormonale combinée. L'anneau en plastique est inséré dans le vagin et délivre 120 µg d'étonogestrel et 15 µg d'éthinylestradiol par jour. Ces hormones agissent de la même manière que le COCP en empêchant l'ovulation, en amincissant la paroi endométriale et en épaississant la glaire cervicale.
Une fois inséré, l'anneau reste dans le vagin pendant 21 jours. Il est ensuite retiré pendant 7 jours avant d'être remplacé par un nouvel anneau.
Certaines femmes peuvent toutefois se sentir mal à l'aise lorsqu'elles insèrent ou retirent l'anneau.
Avantages
- Non invasif
- Plus efficace que les méthodes de barrière si elle est utilisée correctement
- Il n'est pas nécessaire d'interrompre les rapports sexuels pour utiliser un moyen de contraception
- Les règles tendent à devenir régulières, plus légères et moins douloureuses, ce qui permet également de contrôler le moment des règles.
- Réduction du risque de cancer de l'ovaire, de l'utérus et du côlon
- Réduction du risque de kystes ovariens fonctionnels
- La fertilité normale revient immédiatement après l'arrêt de l'utilisation
Inconvénients
- Dépendant de l'utilisateur
- Certaines femmes peuvent ressentir des effets indésirables temporaires tels que des maux de tête, une sensibilité des seins et des changements d'humeur.
- La tension artérielle peut augmenter
- Les femmes peuvent avoir des saignements intermittents et des taches pendant les premiers mois.
- Risque accru de thromboembolie veineuse
- Faible augmentation du risque d'infarctus du myocarde et d'accident vasculaire cérébral
- Faible augmentation du risque de cancer du sein et du col de l'utérus
Contre-indications
- IMC supérieur à 35
- L'allaitement maternel
- Fumer après l'âge de 35 ans
- Hypertension
- Antécédents ou antécédents familiaux de thromboembolies veineuses
- Immobilité prolongée due à une intervention chirurgicale ou à un handicap
- Diabète sucré avec complications, par exemple rétinopathie
- Antécédents de migraines avec aura
- Cancer du sein ou tumeurs primaires du foie
Efficacité des méthodes contraceptives hormonales combinées
Les taux d'échec des méthodes contraceptives hormonales combinées sont inférieurs à ceux de la contraception de barrière. Les valeurs sont exprimées en pourcentage de femmes qui tomberont enceintes au cours d'une année en utilisant la méthode en question.
| Utilisation parfaite | Taux typique | |
| Contraception hormonale combinée | 0.3% | 9% |
Points clés à prendre en compte
- Bien que la contraception hormonale soit extrêmement efficace pour prévenir les grossesses, elle ne protège pas contre les infections sexuellement transmissibles. Il est donc important de conseiller les patients sur les pratiques sexuelles sûres.
- Dans le cas d'une contraception hormonale dépendante du patient, il est important d'expliquer au patient ce qu'il doit faire s'il oublie une pilule, si le patch transdermique tombe ou est mal retiré ou si l'anneau vaginal est délogé.
- Des informations détaillées sont disponibles dans le Lignes directrices de la Faculté des soins de santé sexuelle et reproductive (FSRH) du Royaume-Uni sur les critères d'éligibilité médicale (CEM).
